Жаропонижающие препараты: кому, какие и когда?
COVID-19 распространяется стремительными темпами. Более детально о нем нам ранее рассказывала вирусуолог Надежда Жолобак. Известно, что вирус SARS-CoV-2, который стал причиной пандемии, оказался настолько непредсказуем, что заставил усомниться даже в самых простых, давно доказанных и проверенных временем медицинских технологиях. Даже рутинные назначения в рамках симптоматического лечения, такие как например, снижение температуры, нужно согласовывать с особенностями актуальной ситуации.
Как сегодня провизор может влиять на выбор препарата для снижения температуры?
– Прежде всего, провизоры и фармацевты могут сыграть значительную роль в повышении приверженности людей к вакцинации, – замечает врач-терапевт высшей категории Наталия Пешкова. – Я имею в виду не только противогриппозные вакцины, но и те, что внесены в Национальный календарь. Уже сейчас есть сообщения о том, что некоторые страны могут столкнуться с проблемой твиндемии – сезонный грипп + COVID-19, увы, одно другому не мешает. Все предыдущие годы у нас от гриппа вакцинировалось меньше 1% населения, возможно, сейчас ситуация изменится. Кроме того, фармацевт/провизор может столкнуться с необходимостью дифференцировать острое респираторное заболевание, грипп, коронавирусную инфекцию. С последней, конечно, сложнее, поскольку она может протекать бессимптомно. На сегодня чуть ли не единственными патогномоничными симптомами легкого течения коронавируса являются гипосмия или, чаще, аносмия (полная потеря обоняния) и инверсия вкуса. Поэтому, если провизору предъявляются такие жалобы, необходимо, согласно действующему Протоколу, направить человека к врачу для уточнения причины такого состояния и исключения/подтверждения коронавируса. Температура в этом случае может быть в пределах нормы или незначительно повышенной. А вот в случае других инфекций, в том числе, ОРВИ, ОРЗ и особенно гриппа, лихорадка бывает достаточно высокой.
Кроме того, провизор, конечно, должен напомнить о возрастных дозировках, особенностях приема препарата и необходимости консультироваться с врачом в случае возникновения каких бы то ни было побочных реакций.
Какую температуру считать нормой и почему ее повышение – маркер нормального иммунитета?
Стоит, наверное, напоминать, что повышение температуры тела – это адекватная реакция организма на инфекцию (ею сопровождаются практически все острые инфекционные заболевания), воспаление, травму, гормональный дисбаланс и стресс. Но, кроме того, что это сигнал, это еще и механизм защиты, способный:
- замедлить размножение или уничтожить болезнетворные микроорганизмы;
- стимулировать иммунитет к выработке веществ для защиты организма от инфекции (интерферона, антител и др.), повысить фагоцитарную активность лейкоцитов крови;
- активировать обменные процессы, тем самым, предупреждая интоксикацию.
Важно помнить, что не только инфекционный процесс может быть причиной повышения температуры. Например, это может быть инсульт!
Таким образом, температура – это хорошая новость, поскольку это нормальный ответ иммунной системы. У людей с ослабленным иммунитетом как правило температура не понимается выше 37,2 — 37,5°С.
Не углубляясь в вопросы гендерных, возрастных и других различий терморегуляции, напомню, что нормальной принято считать температуру от 35,5 до 37,2 °C со среднесуточным колебанием от 0,5 до 1,0°C.
Способы измерения температуры
К слову, когда фармацевт отпускает посетителю термометр, нужно напомнить об особенностях электронных и традиционных ртутных градусников и о том, как зависит температура от места измерения:
- ректально (в анусе), влагалище или ухе — 37,5 °C
- орально (во рту) — 37,0 °C
- аксиллярно (в подмышечной впадине) — 36,6 °C.

Есть еще разные специфические особенности измерения температуры, к примеру, женщинам в первую неделю после родов, пока устанавливается лактация, иногда измеряют температуру в локтевом сгибе, поскольку в подмышечной впадине она не будет объективной (чаще, около 38°C).
Чем измерять температуру
Что касается прибора для измерения температуры, то наиболее точным считается ртутный градусник. Неслучайно он используется и для контроля других приборов – электронных и инфракрасных термометров. Кроме того, его легко дезинфицировать, что немаловажно.
С другой стороны, электронные термометры (в том числе с мягким наконечником) имеют огромное преимущество – безопасность в использовании.
При какой температуре нужны антипиретики?
В большинстве случаев, если температура ниже 38,5°C, не стоит спешить ее сбивать. Как уже говорилось ранее, лихорадка при вирусных заболеваниях скорее благо, чем проблема, которую нужно устранять. Весь вопрос в том, как человек ее переносит. Ведь пирогены провоцируют в организме целый ряд изменений – от спазма сосудов, учащенного сердцебиения, повышения артериального давления до роста уровня глюкозы и молочной кислоты в крови. Поэтому, все мы по-разному переносим повышение температуры: кто-то может обойтись без медицинских вмешательств при температуре 38,5°C и даже 39,5°C. С одной оговоркой – если это
В некоторых случаях, уже при температуре выше 38°C, необходимо применять жаропонижающие препараты, чтобы не спровоцировать декомпенсации основного заболевания. А у людей с ослабленным иммунитетом, в частности, у пожилых людей, на фоне высокой температуры могут развиться осложнения в виде кислородного голодания, дыхательной, сердечной недостаточности, нарушаются функции печени, почек и нервной системы.
Детям, из-за опасности появления фебрильных судорог, рекомендовано сбивать температуру выше 38,5°C жаропонижающими препаратами. Важно напомнить, что детям категорически противопоказана ацетилсалициловая кислота! Ее применение связано с риском развития тяжелой патологии – синдрома Рея (острая печеночная недостаточность или «Белая печеночная болезнь»). Поэтому, чем бы ни была вызвана лихорадка — гриппом, корью или ветрянкой, все препараты, содержащие ацетилсалициловую кислоту, должны быть исключены! К тому же, следует напомнить, какие есть побочные еффекты у ацетилсалициловой кислоты.
Для лечения лихорадки во время беременности есть свои рекомендации, – напоминает кандидат медицинских наук, врач-гинеколог-эндокринолог высшей категории Наталия Силина. – В этот период иммунитет женщины угнетен, поэтому опасность инфицирования возрастает, а реакция на заражение может быть очень быстрой – уже через несколько часов после встречи с вирусом и температура может подниматься до 40°C. Течение заболевания и его последствия для плода зависят от триместра. С учетом триместра подбираются и препараты для лечения будущей мамы. Но лечением такой пациентки должен заниматься доктор, который ведет ее беременность. Обычно терапия мало отличается от таковой для других взрослых людей, и, скорее всего, точно так же, как и другим пациентам, врач посоветует не спешить сбивать жаропонижающими препаратами температуру до 38°C беременным женщинам. Отметка 38,5°C– порог для снижения температуры у беременных.
Какие жаропонижающие препараты применяют сегодня, с учетом пандемии
Жаропонижающие препараты в Украине – это лекарства, которые можно приобрести в аптеке без рецепта. Они представлены двумя группами препаратов:
- анальгетики-антипиретики (парацетамол и метамизол натрия). Эти препараты обладают жаропонижающим и анальгезирующим действием.
- нестероидные противовоспалительные препараты (ацетилсалициловая кислота, ибупрофен, напроксен, кетопрофен, мефенаминовая кислота и еще целый ряд комбинированных препаратов).
 Помимо жаропонижающего и анальгетического действия, они оказывают выраженный противовоспалительный эффект.
Помимо жаропонижающего и анальгетического действия, они оказывают выраженный противовоспалительный эффект.
Для симптоматической терапии острых респираторных вирусных инфекций используют комбинированные препараты. В их состав обычно входит парацетамол, левоцетиризина гидрохлорид, сахарозаменитель эритритол (для пациентов с СД или лишним весом), фенилэфрин (деконгестант для устранения симптомов ринореи, головной боли и пр.).
Для снижения температуры у детей ВОЗ рекомендует 2 препарата: парацетамол (с 1 месяца) и ибупрофен (с 3 месяцев).
- Ибупрофен – в разовой дозе 5-10 мг/кг. Максимальная суточная доза – 1,2 г (1200 мг).
- Парацетамол в разовой дозе 10-15 мг/кг внутрь или ректально (в форме суппозиториев) дозой 15-20 мг / кг. Максимальная суточная доза составляет 60 мг/кг массы тела.
Эти же жаропонижающие препараты показаны и для взрослого населения.
Они представлены в разных лекарственных формах: таблетки, в том числе и жевательные, капсулы, суспензия.
При этом ибупрофен, в отличие от парацетамола, обладает периферическим действием и, помимо снижения температуры и обезболивания, имеет выраженный противовоспалительный эффект. Кроме того, этот препарат не образует токсичных веществ и имеет более комфортный в сравнении с парацетамолом, режим приема – 3 р/сутки.
Какие жаропонижающие препараты во время инфекционных заболеваний следует принимать заболевшему.
В связи со сложившейся эпидемиологической обстановкой по распространению коронавирусной инфекции на территории региона, граждан, находящихся в режиме самоизоляции, просим не впадать в панику, и не поддаваться «фейковым» слухам, статьям и постам в различных информационных источниках (интернет-сайтах и социальных сетях)!
Если у Вас температура, помните, что жаропонижающим эффектом обладает большая группа нестероидных противовоспалительных препаратов (НПВП). Эти лекарственные средства могут быть в различных формах: таблетки, суспензии, свечи, растворы для внутримышечного введения.
Жаропонижающие назначают пациентам при температуре выше 38 ºС. Если человек плохо переносит лихорадочный синдром, его мучают головные боли, повышается давление, начинается сильное сердцебиение (выраженная тахикардия), то жаропонижающие используют и при более низких цифрах температуры.
Наиболее безопасными препаратами являются ибупрофен и парацетамол.Однако надо помнить каждый из этих препаратов имеет свои противопоказания, особенности применения, дозирования и побочные эффекты!
Парацетамол (Эффералган, Панадол и др.) разрешен к применению у детей с 3 месяцев, он имеет ряд противопоказаний: повышенная чувствительность, тяжелые нарушения функции почек и печени. Следует принимать наименьшую эффективную дозу, у детей доза рассчитывается на килограмм веса, поэтому применение только по назначению врача! Обязательны интервал между приемами не менее 4 часов! Выдерживание интервала очень важно, т.к. высока вероятность побочных эффектов! Продолжительность не более 3 дней.
Парацетамол нельзя применять одновременно с другими парацетамол-содержащими препаратами, так как он имеет ряд побочных эффектов основным из которых является нарушение функции печени (гепатотоксичночть).
19 марта ВОЗ отменила ранее распространенную рекомендацию не использовать ибупрофен при лечении пациентов с коронавирусом. По данным организации, врачи, лечащие пациентов COVID-19, не сообщают о каких-либо негативных эффектах ибупрофена, помимо обычных известных побочных эффектов.
Ибупрофен (Нурофен, Долгит, Ибуфен, МИГ и др.) также разрешен к применению с 3 месяцев, у него есть противопоказания: эрозивно-язвенные заболевания ЖКТ в фазе обострения, «аспириновая» бронхиальная астма и др. По сравнению с парацетамолом более длительный эффект, назначается 2-3 раза в сутки.
В РФ зарегистрированы комбинированные препараты парацетамола и ибупрофена (Ибуклин, Некст).
В качестве жаропонижающих препаратов можно использовать другие нестероидные НПВП, чаще всего это диклофенак (Вольтарен, Ортафен и др. , в том числе и в свечах), индометацин, кетопрофен (ОКИ, Кетонал, Артрозилен и др), мелоксикам (Мовалис, Артрозан, Амелотекс, Моовасин и др, нимесулид (Нимесил, Найз, Нимулид, Немулекс и др.)
, в том числе и в свечах), индометацин, кетопрофен (ОКИ, Кетонал, Артрозилен и др), мелоксикам (Мовалис, Артрозан, Амелотекс, Моовасин и др, нимесулид (Нимесил, Найз, Нимулид, Немулекс и др.)
Все препараты из группы НПВП имеют противопоказания, при их применении могут возникнуть побочные эффекты, чаще всего это поражение желудочно-кишечного тракта.
Необходимо помнить, что перед применением этих препаратов необходимо обязательно проконсультироваться с врачом, четко соблюдать режим дозирования: максимально низкие эффективные дозы и короткий курс!
Когда нельзя давать ребенку обезболивающее и жаропонижающее
Что-то болит? Лоб горячий? Свечки, сиропы, таблетки от жара и боли есть в каждой домашней аптечке. Средства знакомые и популярные, но всегда ли безвредные?О том, как не навредить детскому здоровью, рассказала читателям онлайн-проекта Letidor.ru Щербакова Алла Анатольевна — педиатр, кандидат медицинских наук, врач клиники «Мать и дитя — Савёловская».
Может, сами справимся
Первая и самая важная рекомендация, когда речь идет о высокой температуре и острой боли у ребенка: всегда лучше показать малыша врачу, чем заниматься самолечением. Родители могут что-то упустить, не заметить, услышать неправильный совет от других родителей. Это может привести к серьезным последствиям. Если сомневаетесь или чувствуете, что не справляетесь, идите на прием к педиатру или вызывайте скорую!
Не пора ли сбивать?
Самая распространенная причина высокой температуры у детей — это ОРВИ. Запомните: температуру до 38,5⁰ можно не сбивать. Это защитная реакция организма, который борется с болезнью. Температуру выше нужно сбивать всегда. Жар грозит развитием фебрильных судорог у малышей и осложнениями на центральную нервную систему у детей постарше. Жаропонижающее детям обычно дается в форме сиропов или ректальных свечей.
90% жаропонижающих принимаются без контроля врача.
 Это неправильно, но реальность такова.
Это неправильно, но реальность такова. Препараты делятся на несколько групп по основному действующему веществу: содержащие парацетамол, ибупрофен, анальгин и стероидная группа.
Принцип приема следующий: сначала даем ребенку препарат из одной группы, ждем от сорока минут до часа. Если динамики нет, температура не снижается, даем препарат следующей группы. Снова ждем сорок минут. Если изменений нет, то даем новую группу. Но эта ситуация уже говорит о том, что мама не справляется и лучше обратиться к врачу или поехать в стационар.
Перед применением внимательно читайте инструкцию, рассчитывайте дозу, исходя из возраста и веса ребенка.
Не паникуйте раньше времени и дайте лекарству подействовать.
Внимательно изучите раздел «Передозировка». Я в своей практике с ней не сталкивалась, но даже в самих инструкциях пишут, что жаропонижающие могут вызывать нейтропению (заболевание, характеризующееся снижением уровня нейтрофильных лейкоцитов в крови).
Есть редкие случаи, когда на ребенка не действуют определенные препараты. Это выясняется опытным путем. Если у вас возникли такие подозрения, обязательно расскажите врачу. Он подберет альтернативные методы, в том числе физические (обтирание, прикладывание к телу холодного и пр.).
Некоторые родители отмечают аллергию (кожные высыпания, раздражение) на препараты. Чаще всего их вызывает не действующее вещество, а консерванты, отдушки, красители и усилители вкуса — все, что делает лекарство приятным для языка и носа.
Об этом обязательно надо рассказать доктору и найти вместе с ним альтернативы.
Что поможет от боли
У нестероидных препаратов (парацетамол, анальгин, ибупрофен) четыре эффекта: противовоспалительный, жаропонижающий, противоотечный, обезболивающий. Не нужно давать ребенку жаропонижающие и дополнительное обезболивающее. Лекарства работают сразу в двух направлениях.
Никогда не давайте ребенку обезболивающее, если он жалуется на боль в животе.
Если у ребенка заболевание, требующее хирургического вмешательства, лекарство может смазать картину. Если у малыша болит голова или зубы, то давать обезболивающие можно. Но принцип следующий: даем препарат, и если через час нет заметной динамики, то обращаемся к врачу. Важна именно динамика, что состояние улучшилось, болит меньше.
Если динамики нет вообще, то звоним в скорую!
При рецидивирующей боли у ребенка записываемся на консультацию и дополнительное обследование.
Целый список заболеваний может проявляться постоянными головными болями, и потому их следует исключить. Но есть эмоциональные, лабильные дети, которые жалобами на боли или температуру привлекают внимание родителей.
В моей практике такие дети встречались. Если это ваш случай, уделите малышу время, позаботьтесь о нем. Например, одна из мам моих пациентов справилась с ситуацией следующим образом: налила брусничный сироп в бутылочку из-под лекарства, и температура прошла.
Ибупрофен, кортизон или парацетамол? Что поможет в борьбе с коронавирусом
В министерстве здравоохранения Франции заявили, что при заражении коронавирусом категорически запрещено употреблять ряд противовоспалительных препаратов, так как они могут только ухудшить состояние больного. Разбираемся с российскими специалистами, действительно ли такие лекарства способны вызвать осложнения и в каких случаях необходимо принимать парацетамол.
Опасные лекарства?
Фото: портал мэра и правительства Москвы
Министр здравоохранения Франции Оливье Веран сообщил на своей странице в Twitter, что прием ряда противовоспалительных средств вроде ибупрофена или кортизона может стать фактором, обостряющим инфекцию. «Если у вас жар, принимайте парацетамол», – посоветовал он.
Однако некоторые российские специалисты не разделяют такое мнение. В частности, клинический вирусолог Георгий Викулов в диалоге с Москвой 24 рассказал, что на сегодняшний день нет исследований, подтверждающих это.
«Ибупрофен и парацетамол относятся к нестероидным противовоспалительным препаратам. Они разрешены в определенных дозировках как жаропонижающие средства, рекомендованы ВОЗ, ведущими профильными организациями как за рубежом, так и в России», – пояснил специалист.
Георгий Викулов
клинический вирусолог
Викулов добавил, что парацетамол и ибупрофен разрешены как при лечении детей, так и беременных женщин. «Когда требуется жаропонижающий эффект, ничего более эффективного, чем нестероидные противовоспалительные препараты, не существует», – полагает эксперт.
При этом вирусолог подтвердил негативные последствия для организма после применения кортизона. «Кортизон, глюкокортикостероиды и родственные кортизону вещества не рекомендуются, потому что они вызывают выраженное подавление иммунитета», – рассказывает Викулов.
По мнению специалиста, любые гормональные средства опасны при любых вирусных инфекциях. И COVID-19 не является исключением.
Когда и как можно принимать парацетамол?
Фото: ТАСС/Донат Сорокин
Сегодня люди часто злоупотребляет жаропонижающими и противовоспалительными средствами, потому что подобные лекарства активно рекламируются, полагают специалисты. При этом решение о применении таких препаратов и об их дозировке должен принимать лечащий врач, подчеркнул клинический вирусолог Георгий Викулов.
Георгий Викулов
клинический вирусолог
Профессор кафедры госпитальной терапии Первого Московского государственного медицинского университета имени И. М. Сеченова Сергей Яковлев пояснил, что при ярко выраженной лихорадке (температура более 39 градусов) необходимо снижать температуру, особенно у детей. «Парацетамол в этом плане наиболее нейтральный, безопасный, поэтому он будет оптимален», – считает Яковлев. Однако он также подчеркнул, что назначать лекарство должен врач.
«Парацетамол в этом плане наиболее нейтральный, безопасный, поэтому он будет оптимален», – считает Яковлев. Однако он также подчеркнул, что назначать лекарство должен врач.
Антибиотики как профилактика коронавируса?
Фото: depositphotos/DmitryPoch
Профессор кафедры госпитальной терапии Первого Московского государственного медицинского университета имени И. М. Сеченова Сергей Яковлев рассказал, что антибиотики используются как средство борьбы с бактериальной пневмонией. Но если пневмония вызвана вирусами, в том числе коронавирусом, то антибиотики здесь бесполезны.
Сергей Яковлев
профессор кафедры госпитальной терапии Первого Московского государственного медицинского университета имени И. М. Сеченова
Помимо этого, Яковлев напомнил, что любое лекарство может иметь побочный эффект. Начиная с аллергических реакций и заканчивая поражениями печени, почек и других органов. Поэтому не следует злоупотреблять самолечением. Главное – помнить о гигиене рук и соблюдать рекомендации Минздрава и Роспотребнадзора по профилактике коронавируса.
Вирусолог Георгий Викулов также добавил, что антибиотики должны назначаться только медиками после обследования и консультации. «Продажа антибиотиков в аптеке без назначения врача является нарушением федеральной программы противодействия распространению антибиотикорезистентности в РФ до 2030 года», – подчеркнул специалист. Тем более если употреблять антибиотики по поводу и без, то в момент, когда такое лекарство действительно понадобится, оно просто не будет работать.
Новый тип коронавируса был впервые зафиксирован в конце 2019 года в китайском городе Ухань. Из-за стремительного распространения инфекции по планете ВОЗ объявила пандемию COVID-19. По последним данным организации, в мире заражено не менее 184 тысяч человек более чем в 150 странах. Большинство заболевших выздоровело, при этом около 7,5 тысячи стало жертвами инфекции.
По данным Минздрава России на 17 марта, в стране зарегистрировано 114 больных коронавирусом. По выздоровлении выписаны 5 человек. Также выписаны граждане России, эвакуированные из Японии, с лайнера Diamond Princess.
Читайте также
Ученые: жаропонижающие лекарства способствуют распространению гриппа — Общество
ОТТАВА, 23 января. /Корр. ИТАР-ТАСС Александр Пахомов/. Жаропонижающие препараты, например, аспирин или парацетамол, способствуют распространению вируса гриппа. К такому парадоксальному, на первый взгляд, выводу пришли ученые из Университета Макмастера в Галифаксе, поделившиеся результатами своего исследования с читателями журнала Proceedings of the Royal Society B.
«Когда люди заболевают гриппом и принимают эти лекарства для улучшения самочувствия, они не осознают, что могут стать распространителями болезни, заражая окружающих», — отметил руководитель группы исследователей профессор математики Дэвид Эрн.
По его словам, все дело в том, что повышение температуры — один из способов борьбы организма с инфекцией. Поэтому, пытаясь ее сбить, люди невольно разрушают естественный защитный механизм. В результате вирусы более активно размножаются и накапливаются в организме. И даже когда жар спадает, и людям кажется, что они выздоровели и могут уже выходить на работу или в школу, сохраняется риск заражения тех, с кем они контактируют.
«Мы не говорим: не принимайте жаропонижающие лекарства, — заметил Эрн. — Заболевшие сами должны решать, делать это или нет, советуясь с врачами. Но если вы все-таки начинаете принимать такие лекарства, то оставайтесь дома до тех пор, пока полностью не избавитесь от инфекции. Не спешите выходить на работу или отправлять детей в школу только потому, что у вас или у них уже нет температуры».
Эрн с коллегами проанализировали данные по случаям заболеваний гриппом в Северной Америке, а также результаты экспериментов с участием добровольцев и, используя математические формулы, пришли к выводу, что «только в США можно было бы избежать смерти по меньшей мере 700 человек в год, если бы не принимались жаропонижающие лекарства».
По оценкам исследователей, стремление сбить температуру приводит к увеличению числа заболевших и скончавшихся во время сезонной вспышки гриппа на 5%.
В Канаде ежегодно попадают в больницы из-за гриппа 12,2 тыс. человек, примерно 3,5 тыс. умирают.
Как отметил Эрн, некоторые ученые полагают, что во время эпидемии «испанки» в 1918 году, унесшей жизни от 50 до 100 млн человек по всему миру, именно широкое применение аспирина «могло усугубить серьезность заболевания и, следовательно, привести к росту смертности».
Жар – не повод пить таблетки. Врач рассказал, какую температуру надо сбивать
Какая температура считается нормальной, а когда стоит хвататься за жаропонижающие – на эти и другие вопросы в эфире телеканала «Санкт-Петербург» ответила врач-педиатр Екатерина Ховайко.
В эфире телеканала «Санкт-Петербург» врач-педиатр Екатерина Ховайко рассказала, какой градусник является наиболее точным и как правильно измерять температуру, а также объяснила, когда не следует принимать жаропонижающие препараты.
Прежде всего, важно понимать: нормальной для взрослого человека считается температура от 36 до 37 градусов, а повышенная температура – это показатель неполадок в организме и заболеваний, говорит Екатерина Ховайко.
В случае необходимости ее следует сбивать, однако пить лекарства надо, только если столбик термометра поднялся выше 38,5 градуса. Меньшая температура способствует активизации иммунной системы организма, и человек борется с инфекцией сам, объясняет врач.
Впрочем на каждое правило есть исключение, поэтому иногда температуру можно сбить и при меньших показателях. Например, если на сильное недомогание жалуется ребенок, дать ему жаропонижающее можно и при 38 градусах.
Существует несколько видов градусников. Самые распространенные – ртутный, электронный и инфракрасные. Наиболее точным градусником, по словам специалиста, является ртутный, но он небезопасный, поэтому сейчас он не разрешен к использованию в медицинских учреждениях.
Электронный вариант очень удобен в использовании, потому что он безопасен и работает быстрее, чем ртутный. Однако в поликлиниках врачи стараются использовать инфракрасные градусники.
Екатерина Ховайко объясняет: любые градусники надо правильно использовать. Так, градусник надо плотно прижимать к телу, кожа должна быть сухой и чистой, двигаться во время измерения нельзя.
Подробнее смотрите в программе «Утро в Петербурге».
Подписывайтесь на нас в «Яндекс.Новостях», Instagram и «ВКонтакте».
Читайте нас в «Яндекс.Дзене».
Фото: pixabay.com
Видео: телеканал «Санкт-Петербург»
Высокая температура у ребенка
Скорая помощь для детей: 8 (812) 327-13-13
Высокая температура – это самая частая причина родительского беспокойства по поводу здоровья детей. Нередко именно измерение температуры тела помогает определить, что происходит с ребенком – у него просто плохое настроение или малыш все-таки заболел.
Где, чем и как следует измерять температуру?
Температура тела может измеряться в самых разных местах – в подмышечной впадине, в прямой кишке, во рту, в наружном слуховом проходе (кстати, это не теоретические рассуждения – в разных странах температура измеряется по разному). В России принято измерять температуру под мышкой – именно так и следует делать, поскольку для каждого варианта измерения температуры есть свои нормальные цифры, а ваш российский врач привык ориентироваться на подмышечную температуру. В свою очередь, находясь в другой стране, есть смысл сообщить доктору, что температура измерялась именно под мышкой.
Сегодня наряду с привычными ртутными термометрами широкое распространение получили термометры электронные. Если Вы человек не очень аккуратный, лучше пользоваться именно таким термометром – один разбитый ртутный термометр проблем не создаст, но если Вы привыкли бить их регулярно, уровень паров ртути в Вашей квартире может достигнуть цифр, опасных для здоровья. Многие жалуются на некорректную работу электронного термометра – есть несколько хитростей, которые помогут справиться с этой проблемой. Во первых, купив электронный термометр, следует его проверить, измерив свою температуру одновременно электронным и ртутным термометром – допустимая разница не должна превышать 0,2 º. Во вторых, особенно при измерении температуры у детей, звук зуммера следует проигнорировать и подержать термометр еще минуту – результат будет надежней.
Многие жалуются на некорректную работу электронного термометра – есть несколько хитростей, которые помогут справиться с этой проблемой. Во первых, купив электронный термометр, следует его проверить, измерив свою температуру одновременно электронным и ртутным термометром – допустимая разница не должна превышать 0,2 º. Во вторых, особенно при измерении температуры у детей, звук зуммера следует проигнорировать и подержать термометр еще минуту – результат будет надежней.
Несколько слов о так называемых ушных инфракрасных термометрах: к их несомненным достоинствам следует отнести быстроту измерения – всего две секунды. Однако при этом Вы в лучшем случае получаете температуру барабанной перепонки – достаточно для отслеживания динамики температуры, но может не удовлетворить Вашего врача, т.к. разница между ушной и подмышечной температурой не является постоянной величиной и точный пересчет невозможен. В худшем (и весьма частом) случае слуховой проход бывает заполнен серой – при этом цифры на дисплее Вашего термометра будут иметь весьма отдаленное отношение к температуре тела ребенка. То же самое можно сказать и о дистанционных инфракрасных термометрах для измерения температуры лба – их точность также далека от идеала.
Из «продвинутых» новинок можно обратить внимание на т.н. «умный детский термометр Xiaomi – c обзором этого модного устройства можно ознакомиться здесь https://news.rambler.ru/other/38877929-obzor-detskogo-termometra-xiaomi-vse-zhivy/
отзывы реальных пользователей об удобстве и точности – неплохие. Купить этот девайс сегодня нетрудно, но все продаваемое – «серые» поставки, поскольку обязательной сертификации в соответствии с российскими требованиями этот прибор сегодня не имеет.
Таким образом, наиболее точным все-таки является старый добрый ртутный термометр. Пользоваться им умеют все, однако, хотелось бы остановиться на нескольких моментах. Во-первых, если ребенок вспотел, следует сначала просушить подмышку. Во-вторых, поставив термометр, следует убедиться, что его кончик находится именно под мышкой, а не торчит снаружи. В третьих, держать термометр под мышкой следует не менее пяти минут. Иногда эти пять минут могут стать тяжелым испытанием для родительской психики – некоторым детям процедура термометрии категорически не нравится. В этом случае можно воспользоваться старым бабушкиным способом – поставить термометр не спереди назад, а сзади наперед. При этом ребенок не видит торчащего градусника и нередко ведет себя спокойнее.
В третьих, держать термометр под мышкой следует не менее пяти минут. Иногда эти пять минут могут стать тяжелым испытанием для родительской психики – некоторым детям процедура термометрии категорически не нравится. В этом случае можно воспользоваться старым бабушкиным способом – поставить термометр не спереди назад, а сзади наперед. При этом ребенок не видит торчащего градусника и нередко ведет себя спокойнее.
Известен способ измерения температуры, не требующий термометра вообще – многие родители (и, особенно, бабушки) нередко утверждают, что способны определить температуру ребенка с точностью до десятых, прикоснувшись к нему рукой или губами. Пользоваться этим способом категорически не советую – дело не только в том, что такие утверждения, мягко говоря, несколько преувеличены. К сожалению, этот способ дает максимальные ошибки именно тогда, когда знание точной температуры тела особенно необходимо — при так называемой «бледной» лихорадке (подробнее об этом неприятном состоянии мы поговорим позже).
Какую температуру следует считать повышенной?
Формально таковой считается температура выше 37º. Однако, у здоровых детей любого возраста после беспокойства, физической нагрузки или просто после еды температура может повышаться до 37,5 и даже до 38º. Здоровые дети первого месяца жизни также не отличаются точностью в регуляции собственной температуры, а у недоношенных детей и детей с неврологическими проблемами нестабильность температуры может наблюдаться и в более старшем возрасте. В перечисленных случаях температура, измеренная через час, обычно оказывается нормальной.
Еще одно состояние, способное приводить к повышению температуры у здорового ребенка – это прорезывание зубов (или, иначе, дентация). При этом состоянии температура может повышаться до 38 и более градусов и держаться более суток. Однако, родителям не следует самостоятельно решать вопрос, связано ли длительное повышение температуры именно с прорезыванием зубов. В этом случае ребенка следует показать врачу – ведь зубы у ребенка режутся практически непрерывно с 4х месяцев до 2х лет, и, расценивая любое повышение температуры как дентацию, вы можете пропустить начало серьезного заболевания, единственным видимым для Вас (но не для врача) симптомом которого была повышенная температура.
Общее перегревание организма также может приводить к повышению температуры, при этом через несколько часов пребывания в комфортных условиях температура становится нормальной и более не повышается.
Нередко температура повышается после профилактических прививок. Несмотря на то, что умеренное повышение температуры после некоторых прививок считается нормальной вакцинальной реакцией, в этом случае лучше показать ребенка врачу.
Высокая температура у ребенка без симтомов
Температура тела у больного ребенка обычно бывает повышенной.Обращая Ваше внимание на эту общеизвестную истину, я просто хочу подчеркнуть, что если повышенная температура у «здорового» ребенка – повод для серьезного беспокойства и обращения к врачу, то повышенная температура (или, иначе, лихорадка) у ребенка больного, осмотренного врачом и получающего лечение – это вполне нормальная ситуация, с которой родители обычно способны справиться сами (естественно, используя врачебные назначения). Опасность высокой температуры для ребенка значительно преувеличена – истории о том, что может не выдержать сердце и многие другие страшилки имеют отношение скорее не к медицине, а к фольклору.
Однако, с высокой температурой действительно могут быть связаны определенные медицинские проблемы. Первая (и самая частая) из них – плохое самочувствие температурящего ребенка. Действительно, хотя дети обычно переносят повышенную температуру легче, чем взрослые, длительная лихорадка способна ухудшить настроение, сон и аппетит малыша. Другая проблема — это высокая температура у детей с рвотой или поносом: у таких детей главной опасностью является риск обезвоживания, а на фоне высокой температуры значительно возрастают потери жидкости, связанные с дыханием (жидкость тратится на увлажнение выдыхаемого воздуха). Третья проблема (относительно редкая) — это проблема фебрильных судорог (т.е. судорог связанных с высокой температурой).
Действительно, у некоторых детей на фоне высокой температуры может развиться судорожный приступ. Однако, эта проблема не так страшна, как может показаться – во-первых, приступ фебрильных судорог всегда бывает коротким, проходит самостоятельно и никогда не дает серьезных осложнений, во-вторых, у детей старше трех лет фебрильных судорог не бывает, в третьих, если Ваш ребенок уже болел с высокой температурой и без судорог, эта проблема вообще не имеет к нему отношения.
Однако, эта проблема не так страшна, как может показаться – во-первых, приступ фебрильных судорог всегда бывает коротким, проходит самостоятельно и никогда не дает серьезных осложнений, во-вторых, у детей старше трех лет фебрильных судорог не бывает, в третьих, если Ваш ребенок уже болел с высокой температурой и без судорог, эта проблема вообще не имеет к нему отношения.
Является ли степень повышения температуры абсолютным критерием тяжести состояния ребенка?
Безусловно, нет – обычное неосложненное ОРВИ может сопровождаться температурой выше 39º, в то же время многие тяжелые и опасные заболевания могут протекать с умеренно повышенной или даже нормальной температурой.
Как сбить высокую температуру у ребенка
Нужно ли бороться с высокой температурой? Если да, как это следует делать?
Ответ на эти вопросы зависит не только от конкретных цифр температуры, но и от особенностей Вашего ребенка, от характера заболевания, вызвавшего повышение температуры и многих других факторов, известных только вам и вашему педиатру
(автор данной статьи с вашим ребенком незнаком). В любом случае, назначения врача, осмотревшего ребенка, будут значительно ценнее любых заочных рекомендаций.
Однако, вы можете оказаться в ситуации, когда экстренная консультация врача невозможна. Для этого не обязательно отправляться на необитаемый остров – достаточно оказаться в купе поезда дальнего следования или на садовом участке с отключенным мобильником. Кроме того, знание рациональных принципов снижения температуры поможет Вам правильно скомплектовать домашнюю аптечку: врачебные рекомендации, высказанные устно или записанные на бумаге, самостоятельным жаропонижающим эффектом не обладают, а до ближайшей дежурной аптеки еще нужно добраться.
В большинстве случаев температура менее 38º не представляет опасности, не отражается на самочувствии ребенка и в снижении не нуждается. Желание родителей добиться нормальной температуры у больного ребенка совершенно неоправданно – дело даже не в том, что при этом отключается один из естественных факторов сопротивляемости организма, просто ненужное применение жаропонижающих препаратов нежелательно, т. к. абсолютно безопасных и безвредных лекарств не существует.
к. абсолютно безопасных и безвредных лекарств не существует.
Температуру выше 38º следует снижать, если ребенок ее плохо переносит (нередко он так и делает). Температура выше 39º безусловно нуждается в снижении, при этом жаропонижающие препараты Вам все таки применять придется, соответственно, мне придется рассказать о них подробнее.
При взгляде на аптечную полку с надписью «жаропонижающие» Вы будете удивлены количеством флаконов и коробочек с разными названиями. На самом деле это разнообразие кажущееся – дело в том, что имя на упаковке является торговым названием и не отражает состав препарата. Так, например, ПАНАДОЛ, ЭФФЕРАЛГАН, ТАЙЛЕНОЛ, КАЛПОЛ, ДАЛЕРОН, ПАРАМОША, ЦЕФЕКОН Д (все эти препараты встречаются в наших аптеках) – это обычный парацетамол. Находясь за границей, вы можете встретить тот же парацетамол под названиями ДОЛИПРАН, АЛВЕДОН, ПАРАМОЛ и другими (кстати, не стоит рассчитывать, что тамошний врач все подробно объяснит — во многих странах это просто не принято). Разобраться в этой путанице Вам поможет только хорошее зрение – дело в том, что на каждой упаковке обязательно есть написанное мелкими буковками международное название препарата: для парацетамола это и будет «paracetamol», «acetomiphen» или «acetominophen». На сегодняшний день парацетамол является самым распространенным детским жаропонижающим препаратом.
Применение парацетамола в обычных дозах безвредно для большинства детей, однако, если Ваш ребенок страдает хроническим заболеванием печени, перенес гепатит или затяжную желтуху новорожденных, без консультации с врачом этот препарат применять не стоит. Аллергические реакции на парацетамол встречаются редко, значительно чаще ребенок реагирует на красители и улучшающие вкус вещества, входящие в состав препаратов парацетамола для детей. Поэтому, если у ребенка появилась сыпь после приема Панадола, есть смысл попробовать Эффералган или Тайленол – возможно, все будет в порядке.
НУРОФЕН ДЛЯ ДЕТЕЙ – жаропонижающий препарат на основе ибупрофена (за границей ищите на упаковке слово «ibuprofen»). По своему жаропонижающему эффекту ибупрофен мало отличается от парацетамола, но действует несколько дольше. Этот препарат в обычных дозах мало токсичен и широко применяется в современной педиатрии. К сожалению, препараты ибупрофена доступны только для приема через рот, ректальные свечи на его основе не производятся. Следует только помнить, что ибупрофен не разрешен для детей с массой тела менее 5 кг. Кроме того, препараты ибупрофена не следует применять, если у ребенка когда либо отмечалось снижение количества лейкоцитов в периферической крови.
По своему жаропонижающему эффекту ибупрофен мало отличается от парацетамола, но действует несколько дольше. Этот препарат в обычных дозах мало токсичен и широко применяется в современной педиатрии. К сожалению, препараты ибупрофена доступны только для приема через рот, ректальные свечи на его основе не производятся. Следует только помнить, что ибупрофен не разрешен для детей с массой тела менее 5 кг. Кроме того, препараты ибупрофена не следует применять, если у ребенка когда либо отмечалось снижение количества лейкоцитов в периферической крови.
Ацетилсалициловая кислота (АСПИРИН) – одно из самых старых жаропонижающих средств. Однако, сегодня этот препарат запрещен к применению до 15 лет – возрастные особенности обмена веществ обуславливают более высокую токсичность этого препарата именно для детей. Особенно опасно применение аспирина у детей первых двух лет жизни, а также страдающих бронхиальной астмой или склонных к носовым кровотечениям.
АНАЛЬГИН (международное название — метамизол) – весьма эффективный жаропонижающий препарат. Особенностью этого препарата является быстрое наступление жаропонижающего эффекта (особенно – при внутримышечном применении), однако длительность этого эффекта невысока. Во многих странах этот препарат не разрешен к применению — при длительном и частом приеме анальгин способен нарушать кроветворение, приводя к снижению числа лейкоцитов. В России этот препарат применяется в основном как средство экстренной помощи – лейкопения (снижение числа лейкоцитов) – осложнение весьма редкое и при эпизодическом применении анальгина практически не встречается. Выводы: во-первых, анальгин у детей применять можно, но только как дополнительный жаропонижающий препарат, во-вторых, если Вы предполагаете пользоваться анальгином при выезде за границу, Вам придется взять его с собой. Дополнительным доводом в пользу применения анальгина можно считать следующее соображение: если Вам не удастся с помощью парацетамола снизить температуру до приемлемых цифр, придется вызывать неотложную помощь, врач которой Вашему ребенку непременно поможет – введя внутримышечно тот же анальгин. Безусловно, не следует применять анальгин у детей с лейкопенией любого происхождения.
Безусловно, не следует применять анальгин у детей с лейкопенией любого происхождения.
Как применять жаропонижающие препараты?
Большинство из них выпускаются в удобных для ребенка формах – сиропах с фруктовым вкусом. Однако, если Ваш ребенок страдает пищевой аллергией, возможно, лучше отделить, растолочь в порошок и с небольшим количеством воды дать ребенку часть таблетки – таким образом Вы избежите риска аллергических реакций на красители и вкусовые добавки. Не следует забывать, что у ребенка кроме рта есть еще и другие физиологические отверстия, пригодные для введения лекарств – имеется в виду применение ректальных свечей. Большинство жаропонижающих препаратов выпускаются в свечах различной дозировки. Если же в наличии имеются только свечи со слишком большой дозой препарата, с ними поступают так же, как с таблетками — нужную часть свечи (естественно, переднюю, заостренную) отделяют ножом и вводят в задний проход, не забыв предварительно смазать детским кремом или задний проход, или саму свечу. Что предпочтительней, рот или попа? Принципиальных отличий в действии препарата или скорости всасывания нет, выбирайте, что Вам удобнее.
Как часто можно применять жаропонижающие препараты?
Парацетамол рекомендуется принимать не более четырех раз в день, однако, при необходимости, интервал между приемами можно сокращать до четырех часов. Анальгин и ибупрофен (нурофен) чаще трех раз в день принимать не следует.
Как рассчитать дозу жаропонижающего препарата? Вот этого самим делать не стоит, болезнь ребенка – не лучшее время для математических упражнений, следует заранее посоветоваться с лечащим врачом. Разумеется, в каждой упаковке жаропонижающего препарата есть вкладыш-листовка с указаниями по его дозированию, но эти указания не учитывают особенности Вашего ребенка. Кстати, в этих листовках нередко встречается указание, окончательно дезориентирующее родителей: «не рекомендован прием препарата свыше трех дней» — можете это указание смело игнорировать. Оно предназначено для стран, где не принято показывать ребенка врачу в первые дни заболевания, и имеет следующий смысл – если за три дня самостоятельного лечения температура не стала нормальной, следует прекратить самодеятельность и показать малыша педиатру.
Оно предназначено для стран, где не принято показывать ребенка врачу в первые дни заболевания, и имеет следующий смысл – если за три дня самостоятельного лечения температура не стала нормальной, следует прекратить самодеятельность и показать малыша педиатру.
Что делать, если четыре часа еще не прошли, а температура снова начала повышаться и превысила 38º?
В этом случае Вашему ребенку помогут обтирания водой комнатной температуры. Большим куском ваты, смоченным в смеси, следует (как кистью) смочить всю кожу ребенка от шеи до пяток, при этом промежность желательно прикрыть, а подмышечные и паховые области (места расположения крупных сосудов) следует обработать несколько раз. После обтирания ребенка необходимо оставить открытым на 1-2 минуты, после чего можно аккуратно промокнуть. Правильно проведенное обтирание действует быстро и эффективно, однако этот эффект довольно кратковременен. Это не страшно, т.к. обтирания можно проводить как угодно часто. А вот на фоне сильного озноба, бледности, холодных стоп (признаков бледной лихорадки) обтираться не стоит, сначала нужно перевести бледную лихорадку в розовую, о чем несколько позже.
Что делать, если жаропонижающие препараты не помогают?
Дело в том, что повышенная температура (лихорадка) у детей может протекать в двух вариантах: лихорадка розовая и лихорадка бледная. При розовой лихорадке у ребенка кожные покровы выглядят ярче, чем у здорового, на ощупь они горячие, в том числе на кистях и стопах, у детей старше года розовая лихорадка обычно сопровождается усилением потоотделения. При розовой лихорадке нет нарушений теплоотдачи, поэтому прием жаропонижающих обычно бывает эффективным.
При бледной лихорадке горячими обычно остаются только голова и естественные складки, особенно холодными могут быть стопы или кисти. Кожные покровы бледные или мраморные (т.е. с неравномерной окраской). Озноб, «гусиная кожа» также являются признаками бледной лихорадки. Причины этого состояния – спазм кожных сосудов, следствия – нарушение теплоотдачи, невозможность определить температуру «на ощупь», отсутствие ответа на обычные жаропонижающие препараты и обтирания.
Бледная лихорадка – состояние весьма неприятное: спазм сосудов не ограничивается кожей, при этом нарушается кровообращение в тканях, нарастают патологические изменения обмена веществ, нарушается кислотно-щелочное равновесие. Поэтому первоочередной задачей при бледной лихорадке является ликвидация сосудистого спазма, т.е. перевод бледной лихорадки в розовую. Этого можно добиться применением сосудорасширяющих препаратов – таблеток НО-ШПЫ или свечей ПАПАВЕРИНА (кстати, НО-ШПУ Вы за границей тоже не найдете, берите с собой). Отвратительно горький вкус НО-ШПЫ Вы можете замаскировать, давая ее в одной ложке с жаропонижающим сиропом. Дополнительным мероприятием по ликвидации сосудистого спазма является согревание стоп. Бояться этой процедуры не надо — приложенная к стопам грелка к дополнительному повышению температуры не приведет, за счет снятия сосудистого спазма и улучшения теплоотдачи температура может только снизиться. Ни в коем случае (несмотря на озноб) не следует тепло укутывать ребенка – это дополнительно ухудшит теплоотдачу. Вообще, идеальная одежда для лихорадящего ребенка — это собственная кожа плюс шерстяные носки.
Что делать, если Вам непонятно, есть ли у Вашего ребенка признаки бледной лихорадки?
В этом случае следуйте очень простому правилу – лучше дать сосудорасширяющие препараты, когда в них нет необходимости (эти препараты в возрастных дозах практически безвредны), чем пропустить их прием, когда они нужны. Кстати, лихорадку выше 39º всегда следует считать бледной (без нарушений теплоотдачи температура до таких цифр просто не поднимется).
Все перечисленные рекомендации можно представить в виде краткой схемы, которую удобно переписать и положить в детскую аптечку.
СХЕМА ПРИМЕНЕНИЯ ЖАРОПОНИЖАЮЩИХ И СОСУДОРАСШИРЯЮЩИХ ПРЕПАРАТОВ ПРИ ВЫСОКОЙ ТЕМПЕРАТУРЕ У ДЕТЕЙ.
1. Температура ниже 38º — в снижении не нуждается.
2. Температура 38 — 39º
2. 1 РОЗОВАЯ ЛИХОРАДКА
1 РОЗОВАЯ ЛИХОРАДКА
Признаки: розовая кожа, теплые стопы, озноба нет.
Препараты: ПАРАЦЕТАМОЛ или НУРОФЕН
2.2 БЛЕДНАЯ ЛИХОРАДКА
Признаки: бледная или мраморная кожа, холодные стопы, озноб или «гусиная кожа».
Препараты: ПАРАЦЕТАМОЛ или НУРОФЕН+ НО-ШПА или ПАПАВЕРИН
3. Температура выше 39º
Препараты:
ПАРАЦЕТАМОЛ или НУРОФЕН + НО-ШПА или ПАПАВЕРИН + АНАЛЬГИН
Примечание: данная схема не может применяться, если:
1. Ребенок младше трех месяцев.
2. Ребенок страдает тяжелым хроническим заболеванием.
3. У ребенка в прошлом отмечены необычные реакции на один из рекомендованных препаратов.
4. Имеются противопоказания к применению одного из рекомендованных препаратов.
5. Лечащим врачом предписан другой порядок применения лекарств.
Что делать, если, несмотря на выполнение всех рекомендаций, столбик термометра не опускается ниже 39º или сохраняются признаки сосудистого спазма (бледной лихорадки)?
В этом случае Вам все-таки придется вызвать неотложную помощь. Экстренный осмотр врача в этой ситуации является абсолютно необходимым – возможно, пора что-то изменить в схеме лечения.
В заключение хотелось бы привести примерный список жаропонижающих препаратов для Вашей домашней аптечки. Комплектовать аптечку следует заранее – дети нередко заболевают в самый неподходящий момент, когда бежать в аптеку некогда и некому.
1. Любой сироп с ПАРАЦЕТАМОЛОМ или НУРОФЕН ДЛЯ ДЕТЕЙ.
2. Свечи с ПАРАЦЕТАМОЛОМ или ИБУПРОФЕНОМ в рекомендованной лечащим врачом дозе.
3. Таблетки НО-ШПА 40мг.
4. Свечи ПАПАВЕРИН 20мг.
5. Таблетки АНАЛЬГИН 500мг.
6. Телефон неотложной помощи.
Кантер М.И.
Врач педиатр высшей категории
Управление лихорадкой с помощью жаропонижающих средств
Лихорадка может быть признаком серьезного основного заболевания и лечится жаропонижающими или нефармакологическими средствами.
Хотя лихорадка обычно легко поддается лечению, она также может быть признаком серьезного основного заболевания, такого как острая инфекция, которая требует немедленного обследования и лечения. 2 Большинство лихорадок вызывается микробными инфекциями, включая бактериальные, вирусные, грибковые и дрожжевые инфекции, но они также могут быть результатом высокой активности или реакции на определенные фармакологические агенты (также известные как лекарственная лихорадка). 2-5
Выявление лихорадки
Пациентам следует рекомендовать использовать надежный термометр для получения точных показаний температуры и соблюдать процедуры, рекомендованные производителем. Цифровые термометры являются наиболее широко используемыми измерительными приборами и доступны с множеством функций. Температуру можно измерять орально, тимпанически, ректально, височно или под мышкой. 2,6
Ректальный термометр предпочтительнее для измерения температуры у пациентов в возрасте до 6 месяцев. 2 Барабанный термометр не рекомендуется детям младше 6 месяцев из-за формы и размера уха младенца. 2 Ректальный термометр также предпочтителен для пациентов в возрасте от 6 месяцев до 5 лет, но в этой возрастной группе могут использоваться оральные, барабанные или временные термометры, если используется соответствующая техника. У пациентов старше 5 лет могут использоваться оральные, барабанные или временные термометры. 2
Лечение лихорадки
Снятие дискомфорта и снижение температуры тела до нормального уровня являются целями при лечении лихорадки, но также важно выявить и устранить первопричину лихорадки. 1-3 Лечение лихорадки включает использование различных безрецептурных жаропонижающих средств, а также множество нефармакологических мер.
Доступные безрецептурные жаропонижающие средства включают парацетамол и нестероидные противовоспалительные препараты аспирин, ибупрофен и напроксен. Ацетаминофен и ибупрофен — два наиболее широко используемых жаропонижающих средства. 2,4 Ибупрофен одобрен только для снижения температуры у пациентов от 6 месяцев и старше. 2 Эти продукты доступны в виде отдельных или комбинированных продуктов в версиях с расширенным выпуском и представлены в различных формах, включая таблетки, капсулы, гелевые капсулы, жидкие гели, с энтеросолюбильным покрытием, жидкости, суспензии и жевательные таблетки для взрослых и детей. пациенты.
Ацетаминофен и ибупрофен — два наиболее широко используемых жаропонижающих средства. 2,4 Ибупрофен одобрен только для снижения температуры у пациентов от 6 месяцев и старше. 2 Эти продукты доступны в виде отдельных или комбинированных продуктов в версиях с расширенным выпуском и представлены в различных формах, включая таблетки, капсулы, гелевые капсулы, жидкие гели, с энтеросолюбильным покрытием, жидкости, суспензии и жевательные таблетки для взрослых и детей. пациенты.
Безопасное использование безрецептурных препаратов
Из-за опасений по поводу неточного дозирования жидких лекарств в мае 2011 года FDA выпустило руководство для жидких безрецептурных лекарств. Ключевые рекомендации включают: все безрецептурные жидкие лекарственные препараты, принимаемые перорально.
28 февраля 2011 г. Американская педиатрическая академия выпустила заявление относительно лечения лихорадки у педиатрических пациентов, включая следующие рекомендации: Хотя многие родители дают детям жаропонижающие средства, такие как ацетаминофен или ибупрофен, для снижения температуры, основной целью должно быть чтобы помочь ребенку чувствовать себя комфортнее, а не поддерживать «нормальную» температуру. 5 Родители должны сосредоточиться на общем самочувствии ребенка, наблюдая за ним на предмет признаков серьезного заболевания и обеспечивая достаточное потребление жидкости, чтобы избежать обезвоживания. 5
5
Кроме того, лица, осуществляющие уход, не должны будить спящего ребенка, чтобы дать ему жаропонижающее средство, и должны хранить жаропонижающие средства в безопасном месте вне досягаемости детей, чтобы избежать случайного проглатывания. 5 Дозировка жаропонижающего средства для детей должна основываться на весе пациента, и всегда следует использовать точное измерительное устройство. 5 Следует поощрять родителей к обсуждению любых сомнений относительно дозировки и использования жаропонижающих средств со своим лечащим врачом. 5
В отчете также рассматривается распространенная практика чередования или комбинации парацетамола и ибупрофена для контроля лихорадки, и делается вывод о том, что имеющиеся данные свидетельствуют об отсутствии существенной разницы в безопасности и эффективности ацетаминофена и ибупрофена при уходе за здоровыми ребенок с лихорадкой. 5 В отчете отмечается, что есть свидетельства того, что сочетание этих двух продуктов более эффективно, чем использование одного агента; однако есть много опасений, что комбинированное лечение может быть более сложным и способствовать небезопасному использованию этих фармакологических средств, что может увеличить риск передозировки и ошибок при приеме лекарств. 2,5 Педиатры должны также способствовать обеспечению безопасности пациентов, продвигая упрощенные рецептуры и консультируя пациентов по инструкциям по дозированию и устройствам для дозирования. 2,5
Последняя мысль
Обычно жаропонижающие средства принимают от 30 до 60 минут после приема, чтобы снизить температуру и дискомфорт. 2 Нефармакологические меры, такие как поддержание адекватного потребления жидкости для восполнения потерянных жидкостей организма, ношение легкой одежды и поддержание комфортной комнатной температуры, также должны быть включены в лечение. 2 Во время консультирования фармацевты должны убедиться, что пациенты и лица, осуществляющие уход, понимают, как правильно использовать жаропонижающие средства, включая дозировку, способ применения и возможные побочные эффекты. Поскольку жаропонижающие средства также можно найти во многих продуктах от кашля, простуды и гриппа, пациентам следует рекомендовать всегда читать этикетки с лекарствами перед введением, чтобы избежать терапевтического дублирования или возможной передозировки лекарств. Кроме того, если вы не уверены в правильной дозировке, особенно для педиатрических пациентов, лица, осуществляющие уход, всегда должны обращаться к своему основному лечащему врачу за советом.
Поскольку жаропонижающие средства также можно найти во многих продуктах от кашля, простуды и гриппа, пациентам следует рекомендовать всегда читать этикетки с лекарствами перед введением, чтобы избежать терапевтического дублирования или возможной передозировки лекарств. Кроме того, если вы не уверены в правильной дозировке, особенно для педиатрических пациентов, лица, осуществляющие уход, всегда должны обращаться к своему основному лечащему врачу за советом.
Г-жа Терри — писатель по клинической аптеке из Хеймаркета, Вирджиния.
Список литературы
- Определение лихорадки.Medical Dictionary.com. http://medical-dictionary.thefreedictionary.com/fever. Проверено 1 августа 2012 г.
- Feret B. Fever. В: Крински Д., Берарди Р., Феррери С. и др., Ред. Справочник по безрецептурным лекарствам. 17-е изд. Вашингтон, округ Колумбия: Американская ассоциация фармацевтов; 2012.
- Факты о лихорадках. Сайт новостей NIH. http://newsinhealth.nih.gov/2009/March/feature2.htm. Проверено 1 августа 2012 г.
- Fever. Веб-сайт «Руководства Merck для специалистов в области здравоохранения».www.merckmanuals.com/professional/infectious_diseases/biology_of_infectious_disease/fever.html. По состоянию на 1 августа 2012 г.
- Салливан Дж. Э., Фаррар ХК; Секция клинической фармакологии и терапии Комитета по лекарственным средствам. Лихорадка и жаропонижающие средства у детей. Педиатрия. 2011; 127 (3): 580-587.
- Как измерить температуру вашего ребенка. Веб-сайт Advil компании Pfizer. http://childrens.advil.com/how-to-take-your-childs-temperature. По состоянию на 1 августа 2012 г.
- FDA выпускает окончательное руководство для жидких безрецептурных лекарственных препаратов с дозирующими устройствами.Веб-сайт FDA. www.fda.gov/NewsEvents/Newsroom/PressAnnouncements/ucm2540210.htm. Проверено 1 августа 2012 г.
- Лихорадка: когда вызывать врача. Веб-сайт Здоровых детей Американской академии педиатрии.
 www.healthychildren.org/English/health-issues/conditions/fever/Pages/When-to-Call-the-Pediatrician.aspx?nfstatus=401&nftoken=00000000-0000-0000-0000-000000000000&nfstatusdescription=ERROR%3a+No+ локальный + токен. Проверено 1 августа 2012 г.
www.healthychildren.org/English/health-issues/conditions/fever/Pages/When-to-Call-the-Pediatrician.aspx?nfstatus=401&nftoken=00000000-0000-0000-0000-000000000000&nfstatusdescription=ERROR%3a+No+ локальный + токен. Проверено 1 августа 2012 г.
Жаропонижающая терапия: физиологическое обоснование, диагностическое значение и клинические последствия | Болеутоляющее | JAMA Internal Medicine
С древних времен для подавления лихорадки применялись различные препараты.Удивительно, но было проведено мало исследований для выяснения физиологических последствий жаропонижающего и подтверждения обоснованности такой терапии. Что еще более важно, не было окончательно установлено, что преимущества жаропонижающей терапии перевешивают ее риски. В настоящем обзоре эти вопросы рассматриваются в свете имеющихся в настоящее время данных и на основе этих данных сформулированы рекомендации по жаропонижающей терапии.
Жаропонижающие средства используются для снижения фебрильной температуры тела более двух тысячелетий. 1 , 2 Древние ассирийские, египетские и греческие врачи, по-видимому, знали и использовали жаропонижающие свойства экстрактов коры ивы ( Salix alba ). 2 Однако только в 1763 году преподобный Эдвард Стоун дал Лондонскому королевскому обществу первое научное описание клинических преимуществ коры ивы. 3 Менее чем 80 лет спустя компании Piria 4 удалось получить салициловую кислоту из салицина, гликозидного компонента коры ивы.Салициловая кислота была впервые синтезирована Герландом 5 в 1852 году, примерно за 8 лет до Кольбе и Лаутеманна, 6 , которым часто приписывают это достижение, и всего за год до того, как фон Герхардт 7 в ходе своих усилий разработал ацетилсалициловую кислоту (аспирин). чтобы найти более вкусную форму салицилата. В 1899 году компания Bayer открыла современную эру жаропонижающей терапии, представив аспирин как первое в мире коммерчески доступное жаропонижающее средство. 1 В тот же период ацетанилид и фенацетин были получены из соединений пара-аминофенола в каменноугольной смоле, и были разработаны соединения пиразолона, такие как аминопирин. 2
1 В тот же период ацетанилид и фенацетин были получены из соединений пара-аминофенола в каменноугольной смоле, и были разработаны соединения пиразолона, такие как аминопирин. 2
Чуть менее века спустя рынок изобилует лекарствами, способными подавлять жар. Их широкое применение врачами первичного звена, 8 медсестрами отделения неотложной помощи, 9 фармацевтами, 10 родителями и другими лицами, обеспечивающими уход, 11 , 12 было, по крайней мере частично, мотивировано общим подозрением, что лихорадка по своей природе вреден.Это подозрение отражено в результатах опросов, в которых сообщается, что примерно 40% родителей и других лиц, осуществляющих уход, считают температуру, возникающую во время лихорадки, вредной, 11 , 12 и что 12% врачей считают, что лихорадка может вызывать повреждение головного мозга. . 8 Пожалуй, наиболее показательным признаком врожденной антипатии медиков к лихорадке является тот факт, что примерно 70% медсестер и 30% врачей обычно используют жаропонижающие препараты для подавления лихорадки. 8 , 9
В настоящем обзоре критически оценивается физиологическое обоснование, диагностическое значение и клинические последствия жаропонижающей терапии. Рассмотренные данные также используются для формулирования рекомендаций относительно надлежащего клинического применения такой терапии.
Лихорадка — это «состояние повышенной внутренней температуры, которое часто, но не обязательно, является частью защитной реакции многоклеточных организмов (хозяев) на вторжение живых (микроорганизмов) или неодушевленных веществ, признанных хозяином патогенными или чужеродными.» 13 Лихорадочный ответ, из которых лихорадка является лишь одним компонентом, представляет собой сложную физиологическую реакцию на заболевание, включающую опосредованное цитокинами повышение внутренней температуры, образование острофазовых реагентов и активацию множества физиологических, эндокринологических и иммунологических 14 Повышение внутренней температуры во время лихорадки следует отличать от нерегулируемого повышения, которое происходит во время гипертермии, в которой пирогенные цитокины не участвуют напрямую и против которых стандартные жаропонижающие средства в значительной степени неэффективны. Жаропонижающие средства блокируют или восстанавливают опосредованное цитокинами повышение внутренней температуры при лихорадке, но не влияют на температуру тела в афебрильном состоянии. Их следует отличать от агентов переохлаждения (криогенов), которые способны снижать внутреннюю температуру даже при отсутствии лихорадки.
Жаропонижающие средства блокируют или восстанавливают опосредованное цитокинами повышение внутренней температуры при лихорадке, но не влияют на температуру тела в афебрильном состоянии. Их следует отличать от агентов переохлаждения (криогенов), которые способны снижать внутреннюю температуру даже при отсутствии лихорадки.
При назначении жаропонижающей терапии делаются два важных предположения. Одна состоит в том, что лихорадка, по крайней мере отчасти, ядовита, а другая — что подавление лихорадки уменьшит, если не устранит вредные эффекты лихорадки.Ни одно из предположений не было подтверждено экспериментально. Фактически, существует множество доказательств того, что лихорадка является важным защитным механизмом, который способствует способности хозяина противостоять инфекции. 15 , 16 Более того, у людей никогда не было доказано, что повышение внутренней температуры во время лихорадки, которая редко превышает 41 ° C (105,8 ° F), вредно само по себе. 17 Тем не менее, многие клиницисты считают, что даже относительно небольшое повышение внутренней температуры, наблюдаемое во время лихорадки, вредно для некоторых пациентов и, следовательно, должно подавляться.
Дети, в основном в возрасте от 3 месяцев до 5 лет, являются 1 такой категорией пациентов. У этих детей судороги возникали во время эпизодов лихорадки с частотой от 2% до 5% в США и Западной Европе 18 , 19 до 14% в других выбранных странах. 20 Хотя у большинства детей во время приступа температура составляет 39,0 ° C или ниже, 21 многие из них переносят повышение температуры в более поздние сроки без судорог. 22 К сожалению, в нескольких контролируемых испытаниях, проведенных до сих пор, не было показано, что жаропонижающая терапия защищает от рецидивов фебрильных судорог. 23
Также было высказано предположение, что пациенты с сердечно-сосудистыми или легочными заболеваниями могут быть особенно восприимчивы к побочным эффектам лихорадки из-за повышенных метаболических требований, вызванных повышенной температурой. 24 Такие потребности, которые достигают пика во время фазы озноба, в основном из-за дрожи, включают повышение симпатического тонуса, 25 потребления кислорода, минутного объема дыхания и коэффициента дыхания. 26 Хотя они были предложены как prima facie оправдание жаропонижающей терапии у пациентов с сердечно-легочными заболеваниями, соотношение риска и пользы от такой терапии еще предстоит определить.
24 Такие потребности, которые достигают пика во время фазы озноба, в основном из-за дрожи, включают повышение симпатического тонуса, 25 потребления кислорода, минутного объема дыхания и коэффициента дыхания. 26 Хотя они были предложены как prima facie оправдание жаропонижающей терапии у пациентов с сердечно-легочными заболеваниями, соотношение риска и пользы от такой терапии еще предстоит определить.
Жаропонижающая терапия также может быть оправдана, по крайней мере теоретически, если метаболические издержки лихорадки превышают ее физиологическую пользу, если лечение обеспечивает симптоматическое облегчение без неблагоприятного воздействия на течение лихорадочного заболевания и / или если токсикологические затраты (побочные эффекты) жаропонижающий режим был значительно ниже его положительного эффекта.К сожалению, хотя клиницисты уже давно доказывают обоснованность каждого из этих утверждений как оправдание жаропонижающей терапии, существует мало экспериментальных наблюдений, подтверждающих любой из этих аргументов. 27
Существенными элементами физиологического пути лихорадки являются высвобождение пирогенных цитокинов воспалительными клетками в ответ на некоторый экзогенный пироген (например, инфекция), индукция циклооксигеназы (ЦОГ) 2 активации каскада арахидоновой кислоты и усиленный биосинтез простагландина E 2 (PGE 2 ) эндотелиальными клетками сосудов гипоталамуса. 28 Благодаря своему влиянию на терморегуляторные нейроны, расположенные в преоптической области переднего гипоталамуса, PGE 2 повышает заданную температуру гипоталамуса (рис. 1) и тем самым стимулирует периферические и термогенные механизмы повышения внутренней температуры. Теоретически жаропонижающие средства могут прервать реакцию лихорадки на любом этапе этого пути. 29
Сегодня для подавления лихорадки чаще всего используются салицилаты (например, салицилат натрия и ацетилсалициловая кислота), ибупрофен и другие нестероидные противовоспалительные препараты (НПВП) и производное пара-аминофенола ацетаминофен.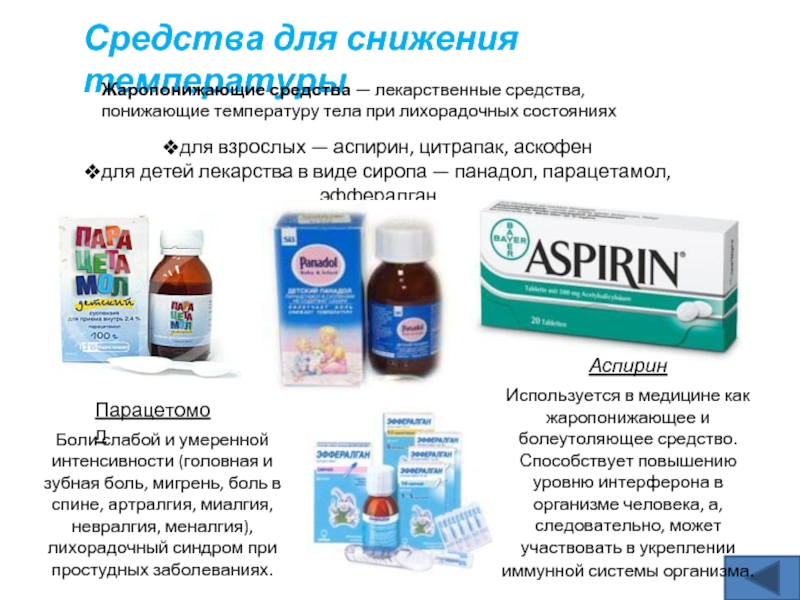 До 1970-х годов было мало известно о механизмах, ответственных за жаропонижающее действие любого из этих соединений. В 1970 году Милтон и Вендланд 30 продемонстрировали, что простагландины серии E вызывают быстрое начало лихорадки при введении в желудочки головного мозга кошек и кроликов, и что PGE 2 выделяется в головном мозге во время лихорадки. Эти наблюдения в сочетании с наблюдениями Vane 31 , показывающими, что аспирин и другие жаропонижающие препараты ингибируют синтез простагландинов, предполагают, что жаропонижающие препараты снижают лихорадку, прежде всего, путем ингибирования образования PGE 2 в головном мозге.Однако не все экспериментальные данные, полученные после ранних работ Милтона и Вендландта 30 и Вэйна 31 , подтвердили эту гипотезу. Инъекция PGE 2 в соответствующие области мозга животных, способных вызывать лихорадочную реакцию на эндотоксин, например, не всегда вызывает лихорадку у животных. 32 Более того, инфузии салицилата в область вентральной перегородки экспериментальных животных блокируют лихорадочную реакцию, вызванную внутрижелудочковой инъекцией PGE, 33 , предполагая, что механизмы действия по крайней мере некоторых жаропонижающих препаратов могут включать больше, чем простое ингибирование синтеза PGE .
До 1970-х годов было мало известно о механизмах, ответственных за жаропонижающее действие любого из этих соединений. В 1970 году Милтон и Вендланд 30 продемонстрировали, что простагландины серии E вызывают быстрое начало лихорадки при введении в желудочки головного мозга кошек и кроликов, и что PGE 2 выделяется в головном мозге во время лихорадки. Эти наблюдения в сочетании с наблюдениями Vane 31 , показывающими, что аспирин и другие жаропонижающие препараты ингибируют синтез простагландинов, предполагают, что жаропонижающие препараты снижают лихорадку, прежде всего, путем ингибирования образования PGE 2 в головном мозге.Однако не все экспериментальные данные, полученные после ранних работ Милтона и Вендландта 30 и Вэйна 31 , подтвердили эту гипотезу. Инъекция PGE 2 в соответствующие области мозга животных, способных вызывать лихорадочную реакцию на эндотоксин, например, не всегда вызывает лихорадку у животных. 32 Более того, инфузии салицилата в область вентральной перегородки экспериментальных животных блокируют лихорадочную реакцию, вызванную внутрижелудочковой инъекцией PGE, 33 , предполагая, что механизмы действия по крайней мере некоторых жаропонижающих препаратов могут включать больше, чем простое ингибирование синтеза PGE .
Ацетаминофен, аспирин и другие НПВП, по-видимому, блокируют превращение арахидоновой кислоты в PGE 2 путем ингибирования ЦОГ. 21 Производство PGE 2 в ключевых участках гипоталамуса широко рассматривается как критический этап в процессе активации физиологического каскада, ответственного за повышение внутренней температуры во время лихорадочной реакции. 34 Циклооксигеназа имеет по крайней мере 2 отдельные изоформы: конститутивная изоформа, СОХ-1, и преимущественно индуцибельная изоформа, СОХ-2, которая не обнаруживается в большинстве покоящихся клеток. 1 Первый инициирует выработку простациклина, который обладает как антитромбогенными, так и цитопротекторными свойствами, тогда как последний является основным медиатором воспалительной реакции. Считается, что противовоспалительное действие НПВП является результатом ингибирования ЦОГ-2, а нежелательные побочные эффекты, такие как раздражение желудка, — ингибированием ЦОГ-1.
Считается, что противовоспалительное действие НПВП является результатом ингибирования ЦОГ-2, а нежелательные побочные эффекты, такие как раздражение желудка, — ингибированием ЦОГ-1.
Структура и каталитическая активность двух изоформ ЦОГ схожи. 35 Оба содержат примерно 600 аминокислот, из которых 63% имеют идентичную последовательность.Их активные центры расположены на вершине длинного узкого гидрофобного канала. Аминокислоты, образующие канал, а также каталитические центры и соседние остатки идентичны в 2 изоформах за двумя исключениями. Валин в СОХ-1 заменяет изолейцин в положениях 434 и 523 в СОХ-2. Эти вариации объясняют многие, но не все различия в реакционной способности 2 изоформ. Например, аспирин ацетилирует серин 530 обеих изоформ. В СОХ-1 это блокирует доступ арахидоновой кислоты к каталитическому сайту, вызывая необратимое ингибирование фермента.Из-за более широкого гидрофобного канала ЦОГ-2 доступ арахидоновой кислоты к активному центру сохраняется после ацетилирования серина 530 аспирином.
Ацетаминофен и НПВП различаются по своей относительной активности в качестве ингибиторов ЦОГ периферической и центральной нервной системы. Например, ацетаминофен почти так же эффективен, как аспирин, и на 10% эффективнее индометацина в ингибировании центральной ЦОГ, но только на 5% эффективнее аспирина и 0,02% эффективнее индометацина в ингибировании периферической ЦОГ. 35 -37 Относительно слабая активность ацетаминофена в отношении периферических ЦОГ, скорее всего, объясняет его слабую противовоспалительную активность.
Продолжительность действия жаропонижающего средства зависит как от его концентрации в месте действия, так и от того, ингибирует ли он ЦОГ обратимо или необратимо. Поскольку аспирин необратимо подавляет ЦОГ, 38 его жаропонижающий эффект сохраняется до тех пор, пока в месте действия не будет образован новый фермент. Другие НПВП являются обратимыми ингибиторами ЦОГ, и, как таковые, можно ожидать, что их активность напрямую зависит от их концентрации в месте действия. 38 Однако многие из НПВП (например, производные 2-арилпропионовой кислоты, ибупрофен и кетопрофен) являются хиральными соединениями, то есть существуют как S-, так и R-энантиомеры. R-энантиомер, который в 100-500 раз менее активен против COX-2, чем S-энантиомер, действует как депо лекарственного средства, превращаясь в S-энантиомер in vivo. В результате рацемические смеси двух энантиомеров, форма, в которой продаются многие НПВП, проявляют более длительную продолжительность действия, чем можно было бы ожидать, исходя из фармакокинетики одного S-энантиомера. 39 -41
38 Однако многие из НПВП (например, производные 2-арилпропионовой кислоты, ибупрофен и кетопрофен) являются хиральными соединениями, то есть существуют как S-, так и R-энантиомеры. R-энантиомер, который в 100-500 раз менее активен против COX-2, чем S-энантиомер, действует как депо лекарственного средства, превращаясь в S-энантиомер in vivo. В результате рацемические смеси двух энантиомеров, форма, в которой продаются многие НПВП, проявляют более длительную продолжительность действия, чем можно было бы ожидать, исходя из фармакокинетики одного S-энантиомера. 39 -41
Поскольку каскаду лихорадки (рис. 1) требуется время, чтобы задействовать механизмы удержания тепла и выработки, существует необходимая задержка между высвобождением эндогенных пирогенов и вызванным пирогеном повышением внутренней температуры. По тем же причинам существует задержка между достижением жаропонижающим средством места действия и началом падения внутренней температуры. На этот латентный период жаропонижающего действия может также влиять способность метаболитов арахидоновой кислоты, таких как PGE 2 , подавлять продукцию по крайней мере некоторых пирогенных цитокинов. 42 Подавляя продукцию PGE 2 , ингибиторы ЦОГ вызывают парадоксальное увеличение трансляции пирогенных цитокинов.
Исследования относительной силы различных классов жаропонижающих средств включали различные клинические параметры, многочисленные дозировки и составы жаропонижающих средств, а также различные показатели клинической эффективности. В результате полноценный мета-анализ накопленного набора данных невозможен. Тем не менее, несколько исследований, сравнивающих ибупрофен с парацетамолом у детей с лихорадкой, поучительны. 41 , 43 -51 В совокупности они предполагают, что пероральный ибупрофен является более сильным жаропонижающим средством, чем пероральный ацетаминофен. Однако разница в эффективности невелика, и жаропонижающие эффекты двух агентов имеют одинаковый временной курс, причем оба препарата проявляют максимальную активность через 3-4 часа после перорального приема. 41 , 43 -51
41 , 43 -51
Педиатрические исследования относительной активности других НПВП немногочисленны.В тех, кто сравнивает пероральный (5 мг / кг в день) и ректальный (100-400 мг / день) нимесулид с пероральным плацебо и ректальным парацетамолом (200-800 мг / день), 52 , 53 2 препарата нимесулида были почти эквивалентны. Более того, 100 мг ректального нимесулида оказались не менее эффективными, чем суппозитории с ацетаминофеном на 200 мг, если их вводить в дозах, варьирующихся от 1 до 4 суппозиториев в день, в зависимости от индивидуальных потребностей. 53
Несколько исследований сравнивали жаропонижающее действие НПВП у взрослых.У взрослых добровольцев, принимавших эндотоксин, ибупрофен (800 мг перорально) является эффективным жаропонижающим, если вводится непосредственно перед или одновременно с провокацией эндотоксином, 42 , 54 , и превосходит ацетаминофен в снижении температуры пациентов с сепсисом. 55 Было показано, что внутримышечный кеторолак (30 мг) так же эффективен, как ацетаминофен (650 мг перорально) в подавлении лихорадки у взрослых добровольцев, подвергшихся воздействию эндотоксина. 56 В перекрестном испытании однократной дозы с участием пациентов с различными лихорадочными расстройствами пероральный прием нимесулида (200 мг) и дипирона (500 мг) был более эффективен, чем пероральный аспирин (500 мг) для снижения температуры. 57 Наконец, в клинических испытаниях, сравнивающих ректально нимесулид (200 мг) с ацетаминофеном (500 мг ректально), 58 и диклофенак (100 мг ректально) с плацебо, 59 3 агента показали аналогичную жаропонижающую активность.
Одна из наиболее важных характеристик, разделяющих различные жаропонижающие препараты, относится к токсическим эффектам. Например, аспирин обладает уникальной способностью вызывать синдром Рея, 60 , 61 , детское расстройство, характеризующееся печеночной недостаточностью и энцефалопатией из-за ингибирования митохондриального окислительного фосфорилирования. 62 Множество других побочных эффектов было приписано НПВП (таблица 1), 63 наиболее важные из которых, почечная дисфункция и желудочно-кишечные кровотечения, проистекают из их способности ингибировать ЦОГ. 63 Неселективные ингибиторы ЦОГ особенно склонны вызывать такие токсические эффекты. 35 , 64 Субъекты, которые используют пироксикам, лекарство с высоким сродством, например, к ЦОГ-1, примерно в 11 раз чаще испытывают нежелательное желудочно-кишечное событие, чем субъекты, не принимающие НПВП. 35 , 64 Для сравнения, у тех, кто принимает напроксен, препарат с большим сродством к ЦОГ-2, риск серьезных желудочно-кишечных токсических эффектов только в 3 раза выше, чем у лиц, не принимающих НПВП. 35 , 64 Другие факторы, которые, по-видимому, увеличивают риск желудочно-кишечных токсических эффектов у пользователей НПВП, включают возраст старше 60 лет, наличие в анамнезе желудочно-кишечного расстройства, сопутствующую терапию кортикостероидами и продолжительность приема НПВП. Токсические эффекты чаще всего возникают в течение первого месяца терапии. 64 Результаты продольной эндоскопической оценки субъектов, длительно принимавших аспирин, позволяют предположить, что устойчивость слизистой оболочки желудка к токсическим эффектам НПВП со временем увеличивается. 65 В результате частота побочных реакций, связанных с хроническим приемом неселективных ингибиторов ЦОГ, может недооценивать риск серьезных осложнений, связанных со спорадическим использованием таких агентов. Добровольцы, получавшие аспирин в низких дозах (650 мг два раза в день), восстанавливали вызванные аспирином язвы слизистой оболочки значительно быстрее (среднее время до заживления, 1 неделя), чем те, кто получал аспирин в высоких дозах (650 мг 4 раза в день; среднее время до заживление, 5 недель). 66
62 Множество других побочных эффектов было приписано НПВП (таблица 1), 63 наиболее важные из которых, почечная дисфункция и желудочно-кишечные кровотечения, проистекают из их способности ингибировать ЦОГ. 63 Неселективные ингибиторы ЦОГ особенно склонны вызывать такие токсические эффекты. 35 , 64 Субъекты, которые используют пироксикам, лекарство с высоким сродством, например, к ЦОГ-1, примерно в 11 раз чаще испытывают нежелательное желудочно-кишечное событие, чем субъекты, не принимающие НПВП. 35 , 64 Для сравнения, у тех, кто принимает напроксен, препарат с большим сродством к ЦОГ-2, риск серьезных желудочно-кишечных токсических эффектов только в 3 раза выше, чем у лиц, не принимающих НПВП. 35 , 64 Другие факторы, которые, по-видимому, увеличивают риск желудочно-кишечных токсических эффектов у пользователей НПВП, включают возраст старше 60 лет, наличие в анамнезе желудочно-кишечного расстройства, сопутствующую терапию кортикостероидами и продолжительность приема НПВП. Токсические эффекты чаще всего возникают в течение первого месяца терапии. 64 Результаты продольной эндоскопической оценки субъектов, длительно принимавших аспирин, позволяют предположить, что устойчивость слизистой оболочки желудка к токсическим эффектам НПВП со временем увеличивается. 65 В результате частота побочных реакций, связанных с хроническим приемом неселективных ингибиторов ЦОГ, может недооценивать риск серьезных осложнений, связанных со спорадическим использованием таких агентов. Добровольцы, получавшие аспирин в низких дозах (650 мг два раза в день), восстанавливали вызванные аспирином язвы слизистой оболочки значительно быстрее (среднее время до заживления, 1 неделя), чем те, кто получал аспирин в высоких дозах (650 мг 4 раза в день; среднее время до заживление, 5 недель). 66
В большом исследовании по изучению токсического действия жаропонижающих препаратов Леско и Митчелл 67 рандомизировали более 84000 детей (в возрасте от 8 месяцев до 10 лет) на пероральный прием ибупрофена (5 мг / кг или 10 мг / кг) или ацетаминофена (12 мг / кг). ) каждые 4–6 часов, позже опрашивая родителей о нежелательных медицинских явлениях. Средняя продолжительность лечения у их субъектов составляла 3 дня, в течение которых в среднем вводили от 6 до 10 доз жаропонижающих препаратов. Примерно 1% субъектов в каждой группе были госпитализированы во время исследования, в основном для лечения инфекционных заболеваний.Однако четверо детей были госпитализированы с желудочно-кишечным кровотечением. Все получали ибупрофен, по 2 в каждой дозе. Риск госпитализации по поводу острого желудочно-кишечного кровотечения у тех, кто принимал ибупрофен, составлял 7,2 на 100 000 человек. Хотя ни один ребенок не был госпитализирован из-за острого желудочно-кишечного кровотечения в группе ацетаминофена, частота госпитализаций в 2 группах лечения существенно не различалась. Среди 55 785 детей, получавших ибупрофен, не было эпизодов синдрома Рея, анафилаксии или острой почечной недостаточности. 67
) каждые 4–6 часов, позже опрашивая родителей о нежелательных медицинских явлениях. Средняя продолжительность лечения у их субъектов составляла 3 дня, в течение которых в среднем вводили от 6 до 10 доз жаропонижающих препаратов. Примерно 1% субъектов в каждой группе были госпитализированы во время исследования, в основном для лечения инфекционных заболеваний.Однако четверо детей были госпитализированы с желудочно-кишечным кровотечением. Все получали ибупрофен, по 2 в каждой дозе. Риск госпитализации по поводу острого желудочно-кишечного кровотечения у тех, кто принимал ибупрофен, составлял 7,2 на 100 000 человек. Хотя ни один ребенок не был госпитализирован из-за острого желудочно-кишечного кровотечения в группе ацетаминофена, частота госпитализаций в 2 группах лечения существенно не различалась. Среди 55 785 детей, получавших ибупрофен, не было эпизодов синдрома Рея, анафилаксии или острой почечной недостаточности. 67
Поскольку ацетаминофен имеет низкую активность против периферических ЦОГ, 35 , 37 он вызывает небольшую желудочную или почечную токсичность. Хотя ацетаминофен метаболизируется преимущественно путем глюкуронизации и сульфатирования, он также метаболизируется в меньшей степени через путь p450 2E1 до высоко электрофильного метаболита, N -ацетил-п-бензохинонимина (NAPQ1). Когда первичные пути превышены, NAPQ1 накапливается и ковалентно связывается с клеточными белками и ДНК. 68 Когда такое связывание является обширным и затрагивает гепатоциты, возникает острая гепатотоксичность. В нормальных условиях NAPQ1 детоксифицируется путем конъюгации с глутатионом. Если запасы глутатиона истощаются, например, во время хронического злоупотребления этанолом или голодания, риск гепатотоксичности, вызванной ацетаминофеном, заметно возрастает. 68 , 69
В то время как острая печеночная недостаточность в условиях попытки самоубийства с помощью ацетаминофена хорошо известна, только недавно внимание было сосредоточено на риске повреждения печени из-за ацетаминофена, вводимого в дозах в пределах или немного выше рекомендованного диапазона (4 г за 24 часа). .В недавней серии из 71 случая гепатотоксичности, вызванной ацетаминофеном, 30% случаев были показаны в результате случайной передозировки у пациентов, принимавших препарат для снятия боли. 68 Причины чрезмерного дозирования включали слишком частое дозирование, одновременный прием нескольких соединений, содержащих ацетаминофен, а также прием средств от кашля и простуды, не содержащих парацетамол.
.В недавней серии из 71 случая гепатотоксичности, вызванной ацетаминофеном, 30% случаев были показаны в результате случайной передозировки у пациентов, принимавших препарат для снятия боли. 68 Причины чрезмерного дозирования включали слишком частое дозирование, одновременный прием нескольких соединений, содержащих ацетаминофен, а также прием средств от кашля и простуды, не содержащих парацетамол.
Физические методы жаропонижающего действия
Внешнее охлаждение использовалось с древних времен для лечения лихорадки.Александр Великий получал внешнее охлаждение в виде многократных холодных ванн в качестве основного лечения лихорадочного заболевания, от которого он умер в 323 году до нашей эры. 70 Внешнее охлаждение продолжает использоваться, чаще всего в сочетании с жаропонижающими препаратами, для лечения детей с лихорадкой, не поддающейся лечению такими препаратами, и взрослых в отделениях интенсивной терапии. 71
Для физического охлаждения пациентов используются различные методы. К ним относятся обтирание различными растворами (например, прохладной водой или спиртом), наложение пакетов со льдом или охлаждающих одеял и воздействие циркулирующих вентиляторов (чаще всего в сочетании с обтиранием).В отличие от жаропонижающих препаратов, внешнее охлаждение снижает температуру у пациентов с лихорадкой за счет подавляющих эффекторных механизмов, которые были вызваны повышенным заданным значением терморегуляции, а не снижением этого заданного значения. Следовательно, если сопутствующая терапия жаропонижающими средствами не снизила заданное значение температуры или дрожь не подавлена другими фармакологическими средствами, внешнему охлаждению у пациента с лихорадкой категорически противодействуют механизмы терморегуляции, пытающиеся поддерживать повышенную температуру тела.
Физические методы способствуют потере тепла за счет теплопроводности (например, при погружении в холодную воду), конвекции (например, при прохождении холодного воздуха по поверхности тела) и испарения (например, во время ванн с водой или спиртовой губкой). Испарительные методы традиционно рекламируются как наиболее эффективные физические средства, способствующие потере тепла у пациентов с лихорадкой, потому что такие методы считаются наименее вероятным способом вызвать дрожь. 71 Однако тщательно спланированные сравнительные исследования еще не подтвердили, что ни один физический метод жаропонижающего действия лучше.
Прямые сравнения фармакологических и физических методов жаропонижающего действия также практически отсутствуют. В единственном контролируемом исследовании Венцель и Вернер 72 сообщили, что салицилаты уменьшают вторую фазу индуцированной эндотоксинами лихорадки у кроликов, тогда как охлаждение кожи живота увеличивает выработку тепла и не снижает внутреннюю температуру, если животные одновременно не подвергались воздействию теплой среды. Ни один из жаропонижающих средств не устранял начальную фазу лихорадочного ответа.
Несколько проведенных клинических исследований эффективности физических методов жаропонижающего разошлись в своих выводах. Интерпретация этих данных была затруднена, поскольку фармакологические агенты почти всегда применялись одновременно с внешним охлаждением. Стил и др. 73 обнаружили, что пероральный парацетамол (в дозировках с поправкой на возраст от 80 до 320 мг) и обтирания ледяной водой или спиртом в воде одинаково эффективны для снижения температуры у детей.Сообщается, что обтирания прохладной водой менее эффективно в снижении температуры тела, чем обтирания ледяной водой или спиртом в воде. 73 Когда ацетаминофен сочетался с губкой, происходило более быстрое охлаждение, чем при использовании любого другого метода по отдельности. Newman, 74 , с другой стороны, сообщил, что обтирания теплой водой в сочетании с пероральным ацетаминофеном от 5 до 10 мг / кг не более эффективны, чем один ацетаминофен для снижения температуры у детей с лихорадкой.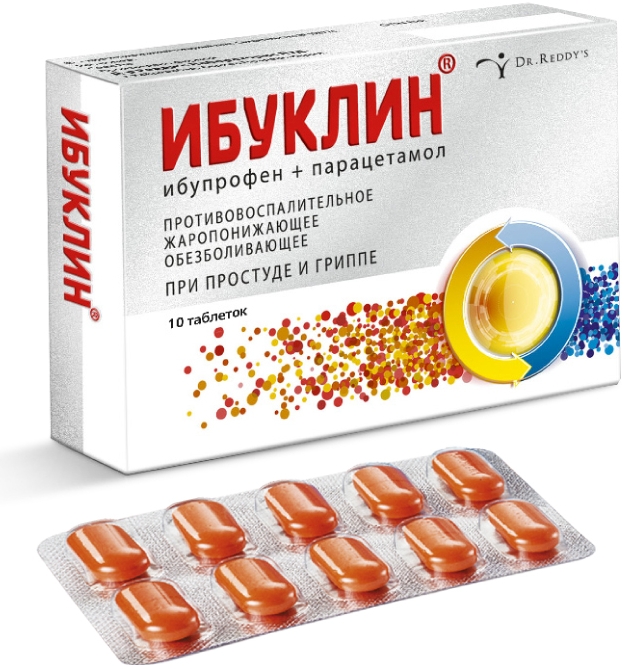 В проспективном обсервационном исследовании взрослых с лихорадкой, проходящих лечение в отделениях интенсивной терапии, О’Доннелл и др. 71 пришли к выводу, что, хотя спонтанная терапия гипотермией мало добавляла к действию фармакологических агентов по снижению температуры, она вызывала более широкие колебания температуры и большее количество эпизодов переохлаждения.
В проспективном обсервационном исследовании взрослых с лихорадкой, проходящих лечение в отделениях интенсивной терапии, О’Доннелл и др. 71 пришли к выводу, что, хотя спонтанная терапия гипотермией мало добавляла к действию фармакологических агентов по снижению температуры, она вызывала более широкие колебания температуры и большее количество эпизодов переохлаждения.
Многие исследователи наблюдали прямую корреляцию между уровнем лихорадки и частотой серьезных бактериальных инфекций у детей, при этом вероятность таких инфекций у детей с лихорадкой выше 40 ° C резко возрастает. 74 -78 Было также высказано предположение, что реакция лихорадки на жаропонижающую терапию может быть важной диагностической, поскольку снижение температуры и / или улучшение общего внешнего вида ребенка с лихорадкой указывает на то, что лихорадка не проявляется. из-за тяжелой болезни. 79 Этот вывод, однако, не подтверждается несколькими исследованиями, сравнивающими реакцию детей на жаропонижающие средства (прежде всего парацетамол перорально) при бактериемических и небактериемических инфекциях 80 -85 (Таблица 2).Из 6 таких исследований, опубликованных за последние годы, только 1 85 обнаружили разницу в жаропонижающей способности бактериальной и небактериемической лихорадки. В этом исследовании бактериальные лихорадки значительно хуже реагировали на ацетаминофен, чем небактериемические лихорадки. Однако, в отличие от 5 других проспективных исследований, которые не показали такой разницы, это исследование было ретроспективным. Таким образом, за 1 ретроспективным исключением опубликованные исследования показывают, что у детей лихорадка, вызванная серьезными инфекциями (например, бактериемией), так же чувствительна к жаропонижающей терапии, как и менее серьезные инфекции.
В нескольких исследованиях было высказано предположение, что неопластические лихорадки более чувствительны к НПВП, чем инфекционные лихорадки, и что это различие в жаропонижающей способности можно использовать для различения лихорадок инфекционного происхождения от лихорадок, вызванных раком. 86 -88 К сожалению, поскольку пациенты с явными инфекциями были исключены из анализа в этих исследованиях, результаты могли быть необъективными. Напроксен был одним из первых подобных препаратов, изученных в этом отношении. 86 Последующие рандомизированные сравнения показали, что напроксен, индометацин и диклофенак одинаково эффективны в подавлении лихорадки, вызванной раком. 88 На сегодняшний день не было предложено удовлетворительного объяснения того, почему НПВП могут быть более эффективными в снижении лихорадки из-за рака, чем из-за инфекции.
86 -88 К сожалению, поскольку пациенты с явными инфекциями были исключены из анализа в этих исследованиях, результаты могли быть необъективными. Напроксен был одним из первых подобных препаратов, изученных в этом отношении. 86 Последующие рандомизированные сравнения показали, что напроксен, индометацин и диклофенак одинаково эффективны в подавлении лихорадки, вызванной раком. 88 На сегодняшний день не было предложено удовлетворительного объяснения того, почему НПВП могут быть более эффективными в снижении лихорадки из-за рака, чем из-за инфекции.
Соображения риска и выгоды
Одна из причин, обычно приводимых в качестве оправдания для подавления лихорадки, заключается в том, что метаболические издержки лихорадки превышают ее клинические преимущества.Фактически, метаболические и сердечно-сосудистые издержки лихорадки значительны, особенно во время фазы озноба в ответ на повышение скорости метаболизма, вызванное дрожью, опосредованную норэпинефрином периферическую вазоконстрикцию и повышение артериального кровяного давления. 25 Из-за потенциальных неблагоприятных последствий этого метаболического воздействия на сердечно-сосудистую и легочную функцию, лихорадка подвергалась атаке с особой силой у пациентов с сердечно-сосудистыми и / или легочными заболеваниями. 71 Хотя жаропонижающая терапия имеет теоретические преимущества в этом отношении (если она не вызывает дрожь 89 ), ни пагубное воздействие лихорадки, ни благотворное действие жаропонижающей терапии не были экспериментально подтверждены, даже у пациентов с сопутствующими сердечно-сосудистыми и легочными заболеваниями. болезни.
Внешнее охлаждение, которое широко используется у таких пациентов для подавления лихорадки, не реагирующей на жаропонижающие препараты, снижает потребление кислорода на целых 20% у пациентов с лихорадкой в критическом состоянии, если дрожь предотвращается терапевтическим параличом. 89 Если дрожь не подавляется, внешнее охлаждение вызывает повышение потребления кислорода. 89 Возможно, более важным для пациентов с лихорадкой и основным сердечно-сосудистым заболеванием является то, что внешнее охлаждение способно вызвать спазм сосудов пораженных коронарных артерий, вызывая реакцию холодного пресса. 90 , 91 По этим причинам было высказано предположение, что более рациональная стратегия лечения лихорадки, не поддающейся лечению жаропонижающими препаратами, — это нагревание, а не охлаждение выбранных поверхностей кожи, тем самым снижая пороги вазоконстрикции и дрожи, продиктованные повышенным гипоталамическим потенциалом. тепловая уставка, и, таким образом, способствуя потере тепла. 92
89 Если дрожь не подавляется, внешнее охлаждение вызывает повышение потребления кислорода. 89 Возможно, более важным для пациентов с лихорадкой и основным сердечно-сосудистым заболеванием является то, что внешнее охлаждение способно вызвать спазм сосудов пораженных коронарных артерий, вызывая реакцию холодного пресса. 90 , 91 По этим причинам было высказано предположение, что более рациональная стратегия лечения лихорадки, не поддающейся лечению жаропонижающими препаратами, — это нагревание, а не охлаждение выбранных поверхностей кожи, тем самым снижая пороги вазоконстрикции и дрожи, продиктованные повышенным гипоталамическим потенциалом. тепловая уставка, и, таким образом, способствуя потере тепла. 92
К сожалению, некоторые жаропонижающие препараты также вызывают сужение коронарных сосудов у пациентов с ишемической болезнью сердца. Friedman et al. 93 наблюдали значительное повышение среднего артериального давления, сопротивления коронарных сосудов и разницы в артериовенозном кислороде миокарда после внутривенного введения индометацина (0,5 мг / кг) у таких пациентов. Среднее значение ± SEM коронарного кровотока одновременно снизилось с 181 ± 29 до 111 ± 14 мл / мин ( P <.05). Таким образом, в этом исследовании потребность миокарда в кислороде увеличивалась в связи с падением коронарного кровотока после введения индометацина. Авторы предположили, что сосудосуживающий эффект индометацина обусловлен его способностью блокировать синтез сосудорасширяющих простагландинов.
Также обычно применяется жаропонижающая терапия для повышения комфорта пациента. 94 Общий опыт применения жаропонижающих средств, которые по большей части также являются анальгетиками, похоже, подтверждает это обоснование.Однако тщательно контролируемые исследования эффективности никогда не позволяли количественно оценить степень, в которой жаропонижающая терапия улучшает комфорт пациентов с лихорадкой. Более того, относительная стоимость такого облегчения симптомов с точки зрения токсичности лекарств и побочных эффектов жаропонижающих средств на течение болезни, вызывающей лихорадку, никогда не определялась. Важность такой информации подчеркивается сообщениями о том, что ацетаминофен продлевает время образования корки на кожных поражениях у детей с ветряной оспой 95 и что ацетаминофен и аспирин усиливают выделение вирусов и назальные признаки и симптомы, одновременно подавляя нейтрализующий сывороточный ответ антител у взрослых. при риновирусных инфекциях. 96 , 97 Результаты исследований на людях-добровольцах предполагают, что способность жаропонижающих средств продлевать течение инфекций риновируса и ветряной оспы может распространяться и на такие вирусы, как вирус гриппа (KIP, S. Kudaravalli, MD, SS Вассерман, MD, и PAM, неопубликованные данные, 1999 г.). Наконец, недавно сообщалось, что парацетамол продлевает паразитемию у детей, инфицированных Plasmodium falciparum , предположительно за счет снижения выработки фактора некроза опухоли и кислородных радикалов. 98
Более того, относительная стоимость такого облегчения симптомов с точки зрения токсичности лекарств и побочных эффектов жаропонижающих средств на течение болезни, вызывающей лихорадку, никогда не определялась. Важность такой информации подчеркивается сообщениями о том, что ацетаминофен продлевает время образования корки на кожных поражениях у детей с ветряной оспой 95 и что ацетаминофен и аспирин усиливают выделение вирусов и назальные признаки и симптомы, одновременно подавляя нейтрализующий сывороточный ответ антител у взрослых. при риновирусных инфекциях. 96 , 97 Результаты исследований на людях-добровольцах предполагают, что способность жаропонижающих средств продлевать течение инфекций риновируса и ветряной оспы может распространяться и на такие вирусы, как вирус гриппа (KIP, S. Kudaravalli, MD, SS Вассерман, MD, и PAM, неопубликованные данные, 1999 г.). Наконец, недавно сообщалось, что парацетамол продлевает паразитемию у детей, инфицированных Plasmodium falciparum , предположительно за счет снижения выработки фактора некроза опухоли и кислородных радикалов. 98
Также иногда назначают жаропонижающие средства для предотвращения фебрильных судорог у детей и предотвращения или устранения связанной с лихорадкой психической дисфункции у ослабленных пожилых пациентов. Beisel et al. 99 показали, что аспирин (в сочетании с пропоксифеном) улучшает снижение умственной работы, связанное с лихорадкой, у молодых добровольцев, инфицированных вирусом москитов, даже при частичном облегчении либо лихорадки, либо других симптомов заболевания. болезнь.В свете этих наблюдений можно ожидать, что жаропонижающая терапия будет иметь положительный эффект на связанную с лихорадкой психическую дисфункцию у ослабленных пожилых пациентов. Однако исследований, призванных проверить эту гипотезу, не проводилось.
К сожалению, жаропонижающая терапия еще не доказала свою эффективность в предотвращении фебрильных судорог. 23 Camfield et al. 100 провели рандомизированное двойное слепое исследование, в котором сравнивали однократную суточную дозу фенобарбитала и жаропонижающих препаратов с плацебо и жаропонижающими средствами для предотвращения повторных фебрильных судорог после начального простого фебрильного приступа.У детей, получавших фенобарбитал и жаропонижающие средства, частота рецидивов фебрильных приступов составляла 5%, тогда как у детей, получавших плацебо и жаропонижающие средства, частота составила 25%, что позволяет предположить, что однократная суточная доза фенобарбитала более эффективна, чем консультирование родителей по поводу жаропонижающей терапии для предотвращения повторяющиеся фебрильные судороги. Более поздние исследования у детей показали, что независимо от того, вводятся ли они в умеренных дозах (10 мг / кг на дозу, 4 раза в день) 101 или в относительно высоких дозах (15-20 мг / кг на дозу каждые 4 часа), 102 Ацетаминофен не снижает частоту повторения фебрильных припадков.
23 Camfield et al. 100 провели рандомизированное двойное слепое исследование, в котором сравнивали однократную суточную дозу фенобарбитала и жаропонижающих препаратов с плацебо и жаропонижающими средствами для предотвращения повторных фебрильных судорог после начального простого фебрильного приступа.У детей, получавших фенобарбитал и жаропонижающие средства, частота рецидивов фебрильных приступов составляла 5%, тогда как у детей, получавших плацебо и жаропонижающие средства, частота составила 25%, что позволяет предположить, что однократная суточная доза фенобарбитала более эффективна, чем консультирование родителей по поводу жаропонижающей терапии для предотвращения повторяющиеся фебрильные судороги. Более поздние исследования у детей показали, что независимо от того, вводятся ли они в умеренных дозах (10 мг / кг на дозу, 4 раза в день) 101 или в относительно высоких дозах (15-20 мг / кг на дозу каждые 4 часа), 102 Ацетаминофен не снижает частоту повторения фебрильных припадков.
Наконец, в последнее время наблюдается значительный интерес к использованию жаропонижающих препаратов для модуляции активности пирогенных цитокинов во время бактериального сепсиса. 103 В некоторых моделях на животных жаропонижающие препараты, ингибирующие ЦОГ, обеспечивают защиту при введении вскоре после бактериального заражения, предположительно за счет ослабления побочных эффектов фактора некроза опухоли α и интерлейкина 1. В недавнем крупном клиническом исследовании Бернард и др. сообщили, что 48-часовая внутривенная терапия ингибитором ЦОГ ибупрофеном снизила внутреннюю температуру, частоту сердечных сокращений, потребление кислорода и уровень молочной кислоты в крови, но не снизила частоту органной недостаточности или 30-дневную смертность у пациентов с сепсисом.Таким образом, несмотря на многообещающие результаты, полученные на некоторых экспериментальных моделях, жаропонижающее средство ибупрофен еще не продемонстрировало клинической ценности при лечении бактериального сепсиса.
Хотя клиницисты использовали различные формы жаропонижающей терапии с незапамятных времен, данных о пользе и относительном риске такого лечения недостаточно. Тем не менее, некоторые предварительные выводы относительно жаропонижающей терапии кажутся оправданными в свете ограниченного количества доступных данных.Ясно, например, что короткие курсы одобренных доз стандартных жаропонижающих препаратов несут низкий риск токсических эффектов. Большинство этих препаратов обладают обезболивающими, а также жаропонижающими свойствами. Следовательно, если нет других противопоказаний (например, аспирин у маленьких детей из-за риска синдрома Рея), такие препараты можно использовать для облегчения симптомов у пациентов с лихорадкой, для снижения метаболических требований лихорадки у хронически ослабленных пациентов и, возможно, для предотвращения или облегчения психической дисфункции, связанной с лихорадкой, у пожилых людей.Чтобы свести к минимуму колебания температуры, вызванные жаропонижающими средствами (и риск повторяющейся дрожи и повышенных метаболических требований), жаропонижающие средства следует назначать пациентам с лихорадкой через регулярные промежутки времени, чтобы предотвратить резкие рецидивы лихорадки, а не по мере необходимости при температурах выше некоторого произвольного уровня. . При назначении таких лекарств врачи должны осознавать, что каждое из них несет в себе риск токсических эффектов и может продлить течение по крайней мере некоторых инфекций. Следует также отметить, что нет убедительных доказательств того, что ответ на жаропонижающие препараты полезен с диагностической точки зрения для дифференциации серьезных заболеваний от самостоятельно купируемых, а также нет доказательств того, что такие препараты эффективны в подавлении фебрильных судорог, даже если их вводить в профилактических целях.
Принимая во внимание способность внешних охлаждающих средств вызывать реакцию холодового пресса, 89 , 91 сомнительно, следует ли когда-либо назначать эту форму жаропонижающей терапии пациентам с лихорадкой (тем более пациентам в отделениях интенсивной терапии единицы, которым его чаще всего назначают). Если для лечения лихорадки используется внешнее охлаждение, необходимо принять меры для предотвращения озноба из-за связанного с этим увеличения потребления кислорода. К сожалению, даже если дрожь предотвращена, нет никакой гарантии, что реакция холодного пресса будет предотвращена.Принимая во внимание способность индометацина вызывать сужение коронарных сосудов у пациентов с ишемической болезнью сердца, 93 НПВП следует использовать с осторожностью, если вообще применять, для подавления лихорадки у таких пациентов.
Если для лечения лихорадки используется внешнее охлаждение, необходимо принять меры для предотвращения озноба из-за связанного с этим увеличения потребления кислорода. К сожалению, даже если дрожь предотвращена, нет никакой гарантии, что реакция холодного пресса будет предотвращена.Принимая во внимание способность индометацина вызывать сужение коронарных сосудов у пациентов с ишемической болезнью сердца, 93 НПВП следует использовать с осторожностью, если вообще применять, для подавления лихорадки у таких пациентов.
Принята к публикации 30 июня 1999 г.
Работа поддержана Департаментом по делам ветеранов Вашингтона, округ Колумбия.
Авторы хотели бы поблагодарить доктора медицины Шелдона Э. Грейсмана за полезные советы.
Отпечатки: Филип А.Mackowiak, MD, Клинический центр медицинской помощи, Система здравоохранения штата Мэриленд по делам ветеранов, 10 N Greene St, Baltimore, MD 21201.
1. флюгер JRBotting Р.М. Механизм действия нестероидных противовоспалительных средств. Am J Med. 1998; 104 ((Suppl)) 2S- 8SGoogle ScholarCrossref 3.Cooper KE Лихорадка и жаропонижающий: роль нервной системы . Кембридж, Mass Cambridge University Press, 1995; 100-105
4.Пирия R Sur des nouveaux produits extraits de la salicin. C R Acad Sci Paris. 1838; 6620-624Google Scholar 5. Германия H Новое образование салициловой кислоты. J Chem Soc. 1852; 5133Google Scholar6.Kolbe HLautemann E Über die Construction und Basicität der Salicylsäure. Justus Liebigs Annals Chem. 1860; 115157-206Google ScholarCrossref 7. фон Герхардт C Untersuchungen über die wasserfreien organischen Sären. Justus Leibig Annals Chem. 1853; 87149-178Google ScholarCrossref 8.Ipp
MJaffe
D Отношение врачей к диагностике и лечению лихорадки у детей от 3 месяцев до 2 лет. Clin Pediatr (Phila). 1993; 3266-70Google ScholarCrossref 9. Томас
VRiegel
Бандреа
JMurray
PGerhart
AGocka
I Национальное исследование практики ведения педиатрической лихорадки среди медсестер отделения неотложной помощи. J Emerg Nurs. 1994; 20505-510Google Scholar 10.Эскеруд
Дж. Р. Эндрю
MStromnes
BToverud
EL Аптечный персонал и лихорадка. Pharm World Sci. 1993; 15156-160Google ScholarCrossref 11.Kramer
MSNiamark
LLeduc
Д.Г. Родительская фобия лихорадки и ее корреляты. Педиатрия. 1985; 751110–1113Google Scholar12.Kelly
LMorin
KYoung
D Улучшение знаний воспитателей о контроле температуры у детей дошкольного возраста: возможно ли это? J Педиатр здравоохранения. 1996; 10167-173Google ScholarCrossref 13. IUPS Thermal Commission, Глоссарий терминов по термической физиологии, 2-е изд. . Pflugers Arch. 1987; 410567-587Google ScholarCrossref 14.Mackowiak
ПАБартлетт
JGBorden
EC
и другие. Понятия о лихорадке. Clin Infect Dis. 1997; 25119-138 Google ScholarCrossref 15. Клюгер
MJKozak
WConn
CA
и другие. Адаптивное значение лихорадки. Mackowiak
PAed. Основные механизмы и лечение лихорадки 2-е изд.Филадельфия, Па Липпинкотт-Рэйвен Паблишерс, 1997; 255–266.
П.А. Лихорадка: благословение или проклятие? объединяющая гипотеза. Ann Intern Med.
1853; 87149-178Google ScholarCrossref 8.Ipp
MJaffe
D Отношение врачей к диагностике и лечению лихорадки у детей от 3 месяцев до 2 лет. Clin Pediatr (Phila). 1993; 3266-70Google ScholarCrossref 9. Томас
VRiegel
Бандреа
JMurray
PGerhart
AGocka
I Национальное исследование практики ведения педиатрической лихорадки среди медсестер отделения неотложной помощи. J Emerg Nurs. 1994; 20505-510Google Scholar 10.Эскеруд
Дж. Р. Эндрю
MStromnes
BToverud
EL Аптечный персонал и лихорадка. Pharm World Sci. 1993; 15156-160Google ScholarCrossref 11.Kramer
MSNiamark
LLeduc
Д.Г. Родительская фобия лихорадки и ее корреляты. Педиатрия. 1985; 751110–1113Google Scholar12.Kelly
LMorin
KYoung
D Улучшение знаний воспитателей о контроле температуры у детей дошкольного возраста: возможно ли это? J Педиатр здравоохранения. 1996; 10167-173Google ScholarCrossref 13. IUPS Thermal Commission, Глоссарий терминов по термической физиологии, 2-е изд. . Pflugers Arch. 1987; 410567-587Google ScholarCrossref 14.Mackowiak
ПАБартлетт
JGBorden
EC
и другие. Понятия о лихорадке. Clin Infect Dis. 1997; 25119-138 Google ScholarCrossref 15. Клюгер
MJKozak
WConn
CA
и другие. Адаптивное значение лихорадки. Mackowiak
PAed. Основные механизмы и лечение лихорадки 2-е изд.Филадельфия, Па Липпинкотт-Рэйвен Паблишерс, 1997; 255–266.
П.А. Лихорадка: благословение или проклятие? объединяющая гипотеза. Ann Intern Med. 1994; 1201037-1040Google ScholarCrossref 18.Hirtz
Д.Г. Генерализованные тонические клонические и фебрильные судороги. Pediatr Clin North Am. 1989; 36365-382Google Scholar19.Berg
AT Фебрильные судороги и эпилепсия: вклад эпидемиологии. Paediatr Perinat Epidemiol. 1992; 6145-152Google ScholarCrossref 20.Lessell
Сторрес
JMKurland
LT Судорожные расстройства в гуамской деревне. Arch Neurol. 1962; 737-44Google ScholarCrossref 21.Aicardi
J Фебрильные судороги. Айкарди
Джед. Эпилепсия у детей 2-е изд. Нью-Йорк, Нью-Йорк Рэйвен Пресс, 1994; 253–275 Google Scholar 22.
1994; 1201037-1040Google ScholarCrossref 18.Hirtz
Д.Г. Генерализованные тонические клонические и фебрильные судороги. Pediatr Clin North Am. 1989; 36365-382Google Scholar19.Berg
AT Фебрильные судороги и эпилепсия: вклад эпидемиологии. Paediatr Perinat Epidemiol. 1992; 6145-152Google ScholarCrossref 20.Lessell
Сторрес
JMKurland
LT Судорожные расстройства в гуамской деревне. Arch Neurol. 1962; 737-44Google ScholarCrossref 21.Aicardi
J Фебрильные судороги. Айкарди
Джед. Эпилепсия у детей 2-е изд. Нью-Йорк, Нью-Йорк Рэйвен Пресс, 1994; 253–275 Google Scholar 22.Леннокс-Бухталь MA Фебрильные судороги: переоценка . Амстердам, Нидерланды, Elsevier Science Inc, 1973; 1-138
23, Росман Н.П. Фебрильные судороги.Mackowiak PAed. Основные механизмы и лечение лихорадки 2-е изд. Филадельфия, Па Липпинкотт-Рэйвен Паблишерс, 1997; 267–277. Google Scholar, 25. Грейсман. SE Сердечно-сосудистые изменения во время лихорадки. Mackowiak PAed. Основные механизмы и лечение лихорадки 2-е изд. Филадельфия, Па Липпинкотт-Рэйвен Паблишерс, 1997; 143–165. SMSpurr GBHutt Б.К.Гамильтон LH Метаболические издержки дрожи. J Appl Physiol. 1956; 8595-602Google Scholar 27.Mackowiak Папа К.И. Польза и риски жаропонижающей терапии. Ann N Y Acad Sci. 1998; 856214-223Google ScholarCrossref 29.Grundmann MJ Исследования действия жаропонижающих веществ . [докторская диссертация]. Оксфорд, Оксфордский университет Англии, 1969;
30. Милтон ASWendlandt S Влияние на температуру тела простагландинов серий A, E и F при введении в третий желудочек кошек и кроликов, не подвергшихся анестезии. J Physiol (Лондон). 1971; 218325-336Google Scholar31.Vane
JR Ингибирование синтеза простагландинов как механизм действия аспириноподобных препаратов. Nature New Biol. 1971; 231232-235Google ScholarCrossref 32.Mitchell
DLaburn
HCooper
KEHellon
RFCranston
WITownsend
Y Является ли простагландин E нервным медиатором фебрильной реакции? Дело против доказанной обязательной роли. Yale J Biol Med. 1986; 59159-168. Google Scholar 33.Александр
SJCooper
KEVeale
WL Салицилат натрия: альтернативный механизм центрального жаропонижающего действия у крыс. Pflugers Arch. 1989; 413451-455Google ScholarCrossref 34.Blatteis
CMSehic
E Простагландин E2: предполагаемый медиатор лихорадки. Mackowiak
PAed. Основные механизмы и лечение лихорадки 2-е изд. Филадельфия, Па Липпинкотт-Рэйвен Паблишерс, 1997; 117–145 Google Scholar 35.Vane
JRBakhle
YSBotting
RM Циклооксигеназы 1 и 2. Annu Rev Pharmacol Toxicol. 1998; 3897-120Google ScholarCrossref 36.Vane
JRBotting
RM Новые сведения о механизме действия противовоспалительных препаратов. Inflamm Res. 1995; 441-10Google ScholarCrossref 37.Цветок
RJVane
JR Подавление простагландинсинтетазы в головном мозге объясняет жаропонижающее действие парацетамола (4-ацетамидофенола). Природа. 1972; 240410-411Google ScholarCrossref 38.Insel
PA Обезболивающие, жаропонижающие и противовоспалительные средства и препараты, применяемые при лечении подагры.Суровый мужчина
JGLimbird
LEeds «Фармакологические основы терапии» Гудмана и Гилмана 9-е изд.
J Physiol (Лондон). 1971; 218325-336Google Scholar31.Vane
JR Ингибирование синтеза простагландинов как механизм действия аспириноподобных препаратов. Nature New Biol. 1971; 231232-235Google ScholarCrossref 32.Mitchell
DLaburn
HCooper
KEHellon
RFCranston
WITownsend
Y Является ли простагландин E нервным медиатором фебрильной реакции? Дело против доказанной обязательной роли. Yale J Biol Med. 1986; 59159-168. Google Scholar 33.Александр
SJCooper
KEVeale
WL Салицилат натрия: альтернативный механизм центрального жаропонижающего действия у крыс. Pflugers Arch. 1989; 413451-455Google ScholarCrossref 34.Blatteis
CMSehic
E Простагландин E2: предполагаемый медиатор лихорадки. Mackowiak
PAed. Основные механизмы и лечение лихорадки 2-е изд. Филадельфия, Па Липпинкотт-Рэйвен Паблишерс, 1997; 117–145 Google Scholar 35.Vane
JRBakhle
YSBotting
RM Циклооксигеназы 1 и 2. Annu Rev Pharmacol Toxicol. 1998; 3897-120Google ScholarCrossref 36.Vane
JRBotting
RM Новые сведения о механизме действия противовоспалительных препаратов. Inflamm Res. 1995; 441-10Google ScholarCrossref 37.Цветок
RJVane
JR Подавление простагландинсинтетазы в головном мозге объясняет жаропонижающее действие парацетамола (4-ацетамидофенола). Природа. 1972; 240410-411Google ScholarCrossref 38.Insel
PA Обезболивающие, жаропонижающие и противовоспалительные средства и препараты, применяемые при лечении подагры.Суровый мужчина
JGLimbird
LEeds «Фармакологические основы терапии» Гудмана и Гилмана 9-е изд. Нью-Йорк, штат Нью-Йорк, McGraw-Hill Co, 1996; 617-657Google Scholar39.Carabaza
ACabre
FRotllan
E
и другие. Стереоселективное ингибирование индуцибельной циклооксигеназы хиральными нестероидными противовоспалительными препаратами. J Clin Pharmacol. 1996; 36505-512Google ScholarCrossref 40.Evans
AM Фармакодинамика и фармакокинетика профенов: энантиоселективность, клиническое значение и специальная ссылка на S (+) — ибупрофен. J Clin Pharmacol. 1996; 36
((Suppl))
7–15 с. Google Scholar, 41. Келли.
MTWalson
PDEdge
JHCox
SMortensen
ME Фармакокинетика и фармакодинамика изомеров ибупрофена и ацетаминофена у детей с лихорадкой. Clin Pharmacol Ther. 1992; 52181-189Google ScholarCrossref 42.Spinos
ГАБлоеш
Д.Келлер
Узиммерли
WCammisuli
S Предварительная обработка ибупрофеном увеличивает циркулирующий фактор некроза опухоли-α, интерлейкин-6 и эластазу во время острой эндотоксинемии. J Infect Dis. 1991; 16389-95Google ScholarCrossref 43.Nahata
MCPowell
Д.А.Дуррелл
DEMiller
МАГупта
N Эффективность ибупрофена у детей с лихорадкой. Int J Clin Pharmacol Ther Toxicol. 1992; 3094-96Google Scholar44.Autret
EBreart
GJonville
APCourcier
SLassale
CGoehrs
JM Сравнительная эффективность и переносимость сиропа ибупрофена у детей с гипертермией, связанной с инфекционными заболеваниями и леченных антибиотиками. Eur J Clin Pharamcol. 1994; 46197-201Google Scholar 45. Уолсон
PDGalletta
GBraden
NJАлександр
L Ибупрофен, ацетаминофен и плацебо для лечения детей с лихорадкой. Clin Pharmacol Ther.
Нью-Йорк, штат Нью-Йорк, McGraw-Hill Co, 1996; 617-657Google Scholar39.Carabaza
ACabre
FRotllan
E
и другие. Стереоселективное ингибирование индуцибельной циклооксигеназы хиральными нестероидными противовоспалительными препаратами. J Clin Pharmacol. 1996; 36505-512Google ScholarCrossref 40.Evans
AM Фармакодинамика и фармакокинетика профенов: энантиоселективность, клиническое значение и специальная ссылка на S (+) — ибупрофен. J Clin Pharmacol. 1996; 36
((Suppl))
7–15 с. Google Scholar, 41. Келли.
MTWalson
PDEdge
JHCox
SMortensen
ME Фармакокинетика и фармакодинамика изомеров ибупрофена и ацетаминофена у детей с лихорадкой. Clin Pharmacol Ther. 1992; 52181-189Google ScholarCrossref 42.Spinos
ГАБлоеш
Д.Келлер
Узиммерли
WCammisuli
S Предварительная обработка ибупрофеном увеличивает циркулирующий фактор некроза опухоли-α, интерлейкин-6 и эластазу во время острой эндотоксинемии. J Infect Dis. 1991; 16389-95Google ScholarCrossref 43.Nahata
MCPowell
Д.А.Дуррелл
DEMiller
МАГупта
N Эффективность ибупрофена у детей с лихорадкой. Int J Clin Pharmacol Ther Toxicol. 1992; 3094-96Google Scholar44.Autret
EBreart
GJonville
APCourcier
SLassale
CGoehrs
JM Сравнительная эффективность и переносимость сиропа ибупрофена у детей с гипертермией, связанной с инфекционными заболеваниями и леченных антибиотиками. Eur J Clin Pharamcol. 1994; 46197-201Google Scholar 45. Уолсон
PDGalletta
GBraden
NJАлександр
L Ибупрофен, ацетаминофен и плацебо для лечения детей с лихорадкой. Clin Pharmacol Ther. 1989; 469-17Google ScholarCrossref 46. Wilson
JTBrown
RDKearns
GL
и другие. Одноразовое плацебо-контролируемое сравнительное исследование жаропонижающего действия ибупрофена и ацетаминофена у детей. J Pediatr. 1991; 119803-811Google ScholarCrossref 47.Макинтайр
JHull
D Сравнение эффективности и переносимости ибупрофена и парацетамола при лихорадке. Arch Dis Child. 1996; 74164-167Google ScholarCrossref 48. Kauffman
RESawyer
Л.А.Шейнбаум
ML Жаропонижающее действие ибупрофена по сравнению с ацетаминофеном. AJDC. , 1992; 146622-625, Google Scholar, 49. Уолсон.
PDGalletta
ГХомило
FBraden
NJSawyer
Л.А.Шейнбаум
ML Сравнение многодозовой терапии ибупрофеном и ацетаминофеном у детей с лихорадкой. AJDC. 1992; 146626-632Google Scholar 50.Marriott
SCStephenson
TJHull
DPownall
RSmith
CMButler
A Исследование диапазона доз суспензии ибупрофена в качестве жаропонижающего средства. Arch Dis Child. 1991; 661037-1041Google ScholarCrossref 51. Ван Эш
Аван Стеннзель-Молл
HASteyerberg
EWOffringa
MHabbema
JDFDerksen-Lubsen
G Антипретическая эффективность ибупрофена и ацетаминофена у детей с фебрильными судорогами. Arch Pediatr Adolesc Med. 1995; 149632-637Google ScholarCrossref 52.Lecomte
JMonti
Т.Почобрадский
MG Жаропонижающие эффекты нимесулида в педиатрической практике: двойное слепое исследование. Curr Med Res Opin. 1991; 12296-303Google ScholarCrossref 53.D’Apuzzo
VMonti
T Пилотное исследование жаропонижающей и обезболивающей активности детских суппозиториев нимесулида.
1989; 469-17Google ScholarCrossref 46. Wilson
JTBrown
RDKearns
GL
и другие. Одноразовое плацебо-контролируемое сравнительное исследование жаропонижающего действия ибупрофена и ацетаминофена у детей. J Pediatr. 1991; 119803-811Google ScholarCrossref 47.Макинтайр
JHull
D Сравнение эффективности и переносимости ибупрофена и парацетамола при лихорадке. Arch Dis Child. 1996; 74164-167Google ScholarCrossref 48. Kauffman
RESawyer
Л.А.Шейнбаум
ML Жаропонижающее действие ибупрофена по сравнению с ацетаминофеном. AJDC. , 1992; 146622-625, Google Scholar, 49. Уолсон.
PDGalletta
ГХомило
FBraden
NJSawyer
Л.А.Шейнбаум
ML Сравнение многодозовой терапии ибупрофеном и ацетаминофеном у детей с лихорадкой. AJDC. 1992; 146626-632Google Scholar 50.Marriott
SCStephenson
TJHull
DPownall
RSmith
CMButler
A Исследование диапазона доз суспензии ибупрофена в качестве жаропонижающего средства. Arch Dis Child. 1991; 661037-1041Google ScholarCrossref 51. Ван Эш
Аван Стеннзель-Молл
HASteyerberg
EWOffringa
MHabbema
JDFDerksen-Lubsen
G Антипретическая эффективность ибупрофена и ацетаминофена у детей с фебрильными судорогами. Arch Pediatr Adolesc Med. 1995; 149632-637Google ScholarCrossref 52.Lecomte
JMonti
Т.Почобрадский
MG Жаропонижающие эффекты нимесулида в педиатрической практике: двойное слепое исследование. Curr Med Res Opin. 1991; 12296-303Google ScholarCrossref 53.D’Apuzzo
VMonti
T Пилотное исследование жаропонижающей и обезболивающей активности детских суппозиториев нимесулида. Drugs Exp Clin Res. , 1992; 1863-68. Google Scholar, 54. Мичи.
HRManouge
KRSpriggs
DR
и другие.Обнаружение циркулирующего фактора некроза опухоли после введения эндотоксина. N Engl J Med. 1988; 3181481–1486Google ScholarCrossref 55.Bernard
GRWheller
APRussell
JA
и другие. Влияние ибупрофена на физиологию и выживаемость пациентов с сепсисом. N Engl J Med. 1997; 336912-918Google ScholarCrossref 56.Vargas
RManeatis
TBynum
Л.Петерсон
CMcMahon
FG Оценка жаропонижающего действия кеторолака, ацетаминофена и плацебо при лихорадке, вызванной эндотоксинами. J Clin Pharmacol. 1994; 34848-853Google ScholarCrossref 57.Reiner
MMassera
EMagni
E Нимесулид в лечении лихорадки: двойное слепое перекрестное клиническое испытание. J Int Med Res. 1984; 12102-107 Google Scholar 58. Куньетти
EMonti
MVigano
А
и другие. Нимесулид в лечении гиперпирексии у пожилых людей: двойное слепое сравнение с парацетамолом. Arzneimittelforschung. 1993; 43160-162Google Scholar 59.Райнер
MCereghetti
Шаузерманн
MMonti
T Жаропонижающее действие суппозиториев нимесулида: двойной слепой по сравнению с диклофенаком и плацебо. Int J Clin Pharmacol Ther Toxicol. 1985; 23673-677Google Scholar 60.Hurwitz
ESBarrett
MJBregman
D
и другие. Исследование службы общественного здравоохранения по синдрому Рейе и лекарствам: отчет о пилотной фазе. N Engl J Med. 1985; 313849-857Google ScholarCrossref 61. Hurwitz
ESMarret
MJBregman
D
и другие.Исследование общественного здравоохранения синдрома Рейе и лекарств: отчет основного исследования.
Drugs Exp Clin Res. , 1992; 1863-68. Google Scholar, 54. Мичи.
HRManouge
KRSpriggs
DR
и другие.Обнаружение циркулирующего фактора некроза опухоли после введения эндотоксина. N Engl J Med. 1988; 3181481–1486Google ScholarCrossref 55.Bernard
GRWheller
APRussell
JA
и другие. Влияние ибупрофена на физиологию и выживаемость пациентов с сепсисом. N Engl J Med. 1997; 336912-918Google ScholarCrossref 56.Vargas
RManeatis
TBynum
Л.Петерсон
CMcMahon
FG Оценка жаропонижающего действия кеторолака, ацетаминофена и плацебо при лихорадке, вызванной эндотоксинами. J Clin Pharmacol. 1994; 34848-853Google ScholarCrossref 57.Reiner
MMassera
EMagni
E Нимесулид в лечении лихорадки: двойное слепое перекрестное клиническое испытание. J Int Med Res. 1984; 12102-107 Google Scholar 58. Куньетти
EMonti
MVigano
А
и другие. Нимесулид в лечении гиперпирексии у пожилых людей: двойное слепое сравнение с парацетамолом. Arzneimittelforschung. 1993; 43160-162Google Scholar 59.Райнер
MCereghetti
Шаузерманн
MMonti
T Жаропонижающее действие суппозиториев нимесулида: двойной слепой по сравнению с диклофенаком и плацебо. Int J Clin Pharmacol Ther Toxicol. 1985; 23673-677Google Scholar 60.Hurwitz
ESBarrett
MJBregman
D
и другие. Исследование службы общественного здравоохранения по синдрому Рейе и лекарствам: отчет о пилотной фазе. N Engl J Med. 1985; 313849-857Google ScholarCrossref 61. Hurwitz
ESMarret
MJBregman
D
и другие.Исследование общественного здравоохранения синдрома Рейе и лекарств: отчет основного исследования. JAMA. 1987; 2571905-1911Google ScholarCrossref 62. Rahwan
GLRahwan
Р.Г. Аспирин и синдром Рея: изменение привычек прописывания медикаментов. Препарат Intell Clin Pharm. 1986; 20143-145Google Scholar63 Брукс
P Использование и преимущества нестероидных противовоспалительных средств. Am J Med. 1998; 104
((Suppl 3A))
9S- 13SGoogle ScholarCrossref 64.Габриэль
SEJaakkimainen
LBombardier
C Риск серьезных желудочно-кишечных осложнений, связанных с использованием нестероидных противовоспалительных препаратов: метаанализ. Ann Intern Med. 1991; 115787-796Google ScholarCrossref 66. Грэм
DYSmith
JLSpjut
HJTorres
E Желудочная адаптация: исследования на людях при непрерывном приеме аспирина. Гастроэнтерология. 1988; 95327-333Google Scholar 67.Lesko
С.М.Митчелл
AA Оценка безопасности педиатрического ибупрофена: рандомизированное клиническое исследование, проведенное практикующим врачом. JAMA. 1995; 273929- 933Google ScholarCrossref 68.Schiodt
FVRochling
FACasey
DLLee
WM Отравление ацетаминофеном в городской районной больнице. N Engl J Med. 1997; 3371112-11117Google ScholarCrossref 69.Whitcomb
DCBlock
GD Связь гепатотоксичности парацетамола с голоданием и употреблением алкоголя. JAMA. 1994; 2721845-1850Google ScholarCrossref 70.Oldach
DWRichard
RBorza
ENBenitez
Р.М. «Загадочная смерть.» N Engl J Med. 1998; 3381764-1769Google ScholarCrossref 71.O’Donnell
Джаксельрод
П.Фишер
CLorber
B Использование и эффективность одеял для переохлаждения пациентов с лихорадкой в отделении интенсивной терапии. Clin Infect Dis. 1997; 241208-1213Google ScholarCrossref 72. Венцель
CWerner
J Физические и фармакологические контрмеры. Eur J Appl Physiol. 1988; 5781-88Google ScholarCrossref 73.Steele
RWТанака
PTLara
RPBass
JW Оценка использования губок и пероральной жаропонижающей терапии для снижения температуры. J Pediatr. 1970; 77824-829Google ScholarCrossref 74.Newman
J Оценка использования губок для снижения температуры тела у детей с лихорадкой. CMAJ. 1985; 132641-642Google Scholar 75.McCarthy
PLGrundy
GWSpiesel
SZDolan
Т.Ф. Бактериемия у детей: амбулаторный клинический обзор. Педиатрия. 1976; 57861-868Google Scholar76.McGowan
JEBratton
Л.Кляйн
JOFinland
M Бактериемия у детей с лихорадкой, наблюдаемых в детской поликлинике. N Engl J Med. 1973; 2881309-1312Google ScholarCrossref 77.Teele
DWPelton
SIGrant
MJ
и другие. Бактериемия у детей с лихорадкой в возрасте до 2 лет: результаты посевов крови 600 последовательных детей с лихорадкой, наблюдаемых в стационаре. J Pediatr. 1975; 87227-230Google ScholarCrossref 78.Bonadio
WARomine
К.Гюро
J Связь степени лихорадки с частотой серьезных бактериальных инфекций у новорожденных. J Pediatr. 1990; 116733-735Google ScholarCrossref 79.McCarthy
П.Л. Лихорадка у младенцев и детей. Mackowiak
PAed. Основные механизмы и лечение лихорадки 2-е изд. Филадельфия, Pa Lippincott-Raven Publishers, 1997; 351–362 Google Scholar 80.Toney
SBHenretig
FFleisher
грамм
и другие. Температурный ответ на жаропонижающую терапию у детей: связь с скрытой бактериемией. Am J Emerg Med. 1985; 3190–192Google ScholarCrossref 81.Baker
МДФосарелли
PDCarpenter
РО Детская лихорадка: корреляция диагноза с температурной реакцией на ацетаминофен. Педиатрия. 1987; 80315-318 Google Scholar 82. Ямамото
LTWigder
HNFligner
Диджей
и другие. Связь бактериемии с жаропонижающей терапией у детей с лихорадкой. Скорая помощь педиатру. 1987; 3223-227Google ScholarCrossref 83.Weisse
MEMiller
GBrien
JH Реакция лихорадки на ацетаминофен при вирусных и бактериальных инфекциях. Pediatr Infect Dis J. 1987; 61091-1094Google Scholar Crossref 84.Baker
RCTiller
TBausher
JC
и другие.Тяжесть заболевания коррелировала со снижением температуры у младенцев с лихорадкой. Педиатрия. 1989; 831016-1019Google Scholar 85. Мазур
LJJones
TMKozinetz
CA Температурная реакция на ацетаминофен и риск скрытой бактериемии: исследование случай-контроль. J Pediatr. 1989; 115888-891Google ScholarCrossref 86. Chang
JCGross
HM Полезность напроксена в дифференциальной диагностике лихорадки неустановленного происхождения у онкологических больных. Am J Med. 1984; 76597-603Google ScholarCrossref 87.Chang
JC NSAID test для различения инфекционной и неопластической лихорадки у онкологических больных. Postgrad Med. 1988; 8471-72Google Scholar 88.Tsavaris
NZinelis
AKarabelis
А
и другие. Рандомизированное испытание эффекта трех нестероидных противовоспалительных средств на уменьшение лихорадки, вызванной раком. J Intern Med. 1990; 228451-455Google ScholarCrossref 89. Manthores
CAHall
JBOlson
D
и другие.Влияние охлаждения на потребление кислорода у пациентов с лихорадкой в критическом состоянии. Am J Respir Crit Care Med. 1995; 15110-14Google ScholarCrossref 90.Raizner
А.Е. Шахин
РАИшимори
Т
и другие. Провокация спазма коронарной артерии холодовой прессорной пробой: гемодинамические, артериографические и количественные артериографические наблюдения. Тираж. 1980; 62925-932Google ScholarCrossref 91.Nobel
EGGang
ПГордон
JB
и другие. Расширение нормальных и сужение атеросклеротических коронарных артерий, вызванное холодным прессорным тестом. Тираж. 1987; 7743-52Google ScholarCrossref 92.Lenhardt
RKurz
А.С.есслер
Д.И. Терморегуляция и гипертермия. Acta Anaesthesiol Scand Suppl. 1996; 10934-38Google Scholar93.Friedman
PLКоричневый
EJ
Младший Гюнтер
S
и другие. Коронарный сосудосуживающий эффект индометацина у пациентов с ишемической болезнью сердца. N Engl J Med. 1981; 3051171-1175Google ScholarCrossref 94.Isaacs
Снаксельрод
PILorber
B Назначение жаропонижающих в университетской больнице. Am J Med. 1990; 8831-35Google ScholarCrossref 95.Dorna
TFDeAngelis
CBaumgardner
РА
и другие. Ацетаминофен: от ветряной оспы больше вреда, чем пользы? J Pediatr. 1989; 1141045-1048Google ScholarCrossref 96.Stanley
ЭДДжексон
GGPanusarn
C
и другие. Повышенное вирусное выделение при лечении риновирусной инфекции аспирином. JAMA. 1975; 2311248-1251Google ScholarCrossref 97. Грэм
MHBurrell
CJDouglas
RM
и другие.Неблагоприятные эффекты аспирина, ацетаминофена и ибупрофена на иммунную функцию, выделение вируса и клинический статус у добровольцев, инфицированных риновирусом. J Infect Dis. 1990; 1621277-1282Google ScholarCrossref 98.Brandts
CHNdjavé
MGraninger
В. Кремснер
PG Влияние парацетамола на время выведения паразитов при малярии Plasmodium falciparum . Ланцет. 1997; 350704-709Google ScholarCrossref 99.Beisel
WRMorgan
BB
JrBartelloni
Пижама
и другие.Симптоматическая терапия при вирусных заболеваниях. Контролируемое исследование влияния на производительность труда. JAMA. 1974; 228581-584Google ScholarCrossref 100.Camfield
PRCamfield
CSShapiro
SH
и другие. Первый фебрильный приступ: инструкция по применению жаропонижающих средств плюс фенобарбитал или плацебо для предотвращения рецидива. J Pediatr. 1980; 9716-21Google ScholarCrossref 101.Uhari
MRantala
HVainionpää
L
и другие. Влияние парацетамола и низких интервальных доз диазепама на предотвращение рецидивов фебрильных судорог. J Pediatr. 1995; 126991-995Google ScholarCrossref 102.Schnaiderman
DLahat
ЭШифер
Т
и другие. Жаропонижающая эффективность ацетаминофена при фебрильных судорогах: текущая профилактика по сравнению с эпизодическим использованием. Eur J Pediatr. 1993; 152747-749Google ScholarCrossref
JAMA. 1987; 2571905-1911Google ScholarCrossref 62. Rahwan
GLRahwan
Р.Г. Аспирин и синдром Рея: изменение привычек прописывания медикаментов. Препарат Intell Clin Pharm. 1986; 20143-145Google Scholar63 Брукс
P Использование и преимущества нестероидных противовоспалительных средств. Am J Med. 1998; 104
((Suppl 3A))
9S- 13SGoogle ScholarCrossref 64.Габриэль
SEJaakkimainen
LBombardier
C Риск серьезных желудочно-кишечных осложнений, связанных с использованием нестероидных противовоспалительных препаратов: метаанализ. Ann Intern Med. 1991; 115787-796Google ScholarCrossref 66. Грэм
DYSmith
JLSpjut
HJTorres
E Желудочная адаптация: исследования на людях при непрерывном приеме аспирина. Гастроэнтерология. 1988; 95327-333Google Scholar 67.Lesko
С.М.Митчелл
AA Оценка безопасности педиатрического ибупрофена: рандомизированное клиническое исследование, проведенное практикующим врачом. JAMA. 1995; 273929- 933Google ScholarCrossref 68.Schiodt
FVRochling
FACasey
DLLee
WM Отравление ацетаминофеном в городской районной больнице. N Engl J Med. 1997; 3371112-11117Google ScholarCrossref 69.Whitcomb
DCBlock
GD Связь гепатотоксичности парацетамола с голоданием и употреблением алкоголя. JAMA. 1994; 2721845-1850Google ScholarCrossref 70.Oldach
DWRichard
RBorza
ENBenitez
Р.М. «Загадочная смерть.» N Engl J Med. 1998; 3381764-1769Google ScholarCrossref 71.O’Donnell
Джаксельрод
П.Фишер
CLorber
B Использование и эффективность одеял для переохлаждения пациентов с лихорадкой в отделении интенсивной терапии. Clin Infect Dis. 1997; 241208-1213Google ScholarCrossref 72. Венцель
CWerner
J Физические и фармакологические контрмеры. Eur J Appl Physiol. 1988; 5781-88Google ScholarCrossref 73.Steele
RWТанака
PTLara
RPBass
JW Оценка использования губок и пероральной жаропонижающей терапии для снижения температуры. J Pediatr. 1970; 77824-829Google ScholarCrossref 74.Newman
J Оценка использования губок для снижения температуры тела у детей с лихорадкой. CMAJ. 1985; 132641-642Google Scholar 75.McCarthy
PLGrundy
GWSpiesel
SZDolan
Т.Ф. Бактериемия у детей: амбулаторный клинический обзор. Педиатрия. 1976; 57861-868Google Scholar76.McGowan
JEBratton
Л.Кляйн
JOFinland
M Бактериемия у детей с лихорадкой, наблюдаемых в детской поликлинике. N Engl J Med. 1973; 2881309-1312Google ScholarCrossref 77.Teele
DWPelton
SIGrant
MJ
и другие. Бактериемия у детей с лихорадкой в возрасте до 2 лет: результаты посевов крови 600 последовательных детей с лихорадкой, наблюдаемых в стационаре. J Pediatr. 1975; 87227-230Google ScholarCrossref 78.Bonadio
WARomine
К.Гюро
J Связь степени лихорадки с частотой серьезных бактериальных инфекций у новорожденных. J Pediatr. 1990; 116733-735Google ScholarCrossref 79.McCarthy
П.Л. Лихорадка у младенцев и детей. Mackowiak
PAed. Основные механизмы и лечение лихорадки 2-е изд. Филадельфия, Pa Lippincott-Raven Publishers, 1997; 351–362 Google Scholar 80.Toney
SBHenretig
FFleisher
грамм
и другие. Температурный ответ на жаропонижающую терапию у детей: связь с скрытой бактериемией. Am J Emerg Med. 1985; 3190–192Google ScholarCrossref 81.Baker
МДФосарелли
PDCarpenter
РО Детская лихорадка: корреляция диагноза с температурной реакцией на ацетаминофен. Педиатрия. 1987; 80315-318 Google Scholar 82. Ямамото
LTWigder
HNFligner
Диджей
и другие. Связь бактериемии с жаропонижающей терапией у детей с лихорадкой. Скорая помощь педиатру. 1987; 3223-227Google ScholarCrossref 83.Weisse
MEMiller
GBrien
JH Реакция лихорадки на ацетаминофен при вирусных и бактериальных инфекциях. Pediatr Infect Dis J. 1987; 61091-1094Google Scholar Crossref 84.Baker
RCTiller
TBausher
JC
и другие.Тяжесть заболевания коррелировала со снижением температуры у младенцев с лихорадкой. Педиатрия. 1989; 831016-1019Google Scholar 85. Мазур
LJJones
TMKozinetz
CA Температурная реакция на ацетаминофен и риск скрытой бактериемии: исследование случай-контроль. J Pediatr. 1989; 115888-891Google ScholarCrossref 86. Chang
JCGross
HM Полезность напроксена в дифференциальной диагностике лихорадки неустановленного происхождения у онкологических больных. Am J Med. 1984; 76597-603Google ScholarCrossref 87.Chang
JC NSAID test для различения инфекционной и неопластической лихорадки у онкологических больных. Postgrad Med. 1988; 8471-72Google Scholar 88.Tsavaris
NZinelis
AKarabelis
А
и другие. Рандомизированное испытание эффекта трех нестероидных противовоспалительных средств на уменьшение лихорадки, вызванной раком. J Intern Med. 1990; 228451-455Google ScholarCrossref 89. Manthores
CAHall
JBOlson
D
и другие.Влияние охлаждения на потребление кислорода у пациентов с лихорадкой в критическом состоянии. Am J Respir Crit Care Med. 1995; 15110-14Google ScholarCrossref 90.Raizner
А.Е. Шахин
РАИшимори
Т
и другие. Провокация спазма коронарной артерии холодовой прессорной пробой: гемодинамические, артериографические и количественные артериографические наблюдения. Тираж. 1980; 62925-932Google ScholarCrossref 91.Nobel
EGGang
ПГордон
JB
и другие. Расширение нормальных и сужение атеросклеротических коронарных артерий, вызванное холодным прессорным тестом. Тираж. 1987; 7743-52Google ScholarCrossref 92.Lenhardt
RKurz
А.С.есслер
Д.И. Терморегуляция и гипертермия. Acta Anaesthesiol Scand Suppl. 1996; 10934-38Google Scholar93.Friedman
PLКоричневый
EJ
Младший Гюнтер
S
и другие. Коронарный сосудосуживающий эффект индометацина у пациентов с ишемической болезнью сердца. N Engl J Med. 1981; 3051171-1175Google ScholarCrossref 94.Isaacs
Снаксельрод
PILorber
B Назначение жаропонижающих в университетской больнице. Am J Med. 1990; 8831-35Google ScholarCrossref 95.Dorna
TFDeAngelis
CBaumgardner
РА
и другие. Ацетаминофен: от ветряной оспы больше вреда, чем пользы? J Pediatr. 1989; 1141045-1048Google ScholarCrossref 96.Stanley
ЭДДжексон
GGPanusarn
C
и другие. Повышенное вирусное выделение при лечении риновирусной инфекции аспирином. JAMA. 1975; 2311248-1251Google ScholarCrossref 97. Грэм
MHBurrell
CJDouglas
RM
и другие.Неблагоприятные эффекты аспирина, ацетаминофена и ибупрофена на иммунную функцию, выделение вируса и клинический статус у добровольцев, инфицированных риновирусом. J Infect Dis. 1990; 1621277-1282Google ScholarCrossref 98.Brandts
CHNdjavé
MGraninger
В. Кремснер
PG Влияние парацетамола на время выведения паразитов при малярии Plasmodium falciparum . Ланцет. 1997; 350704-709Google ScholarCrossref 99.Beisel
WRMorgan
BB
JrBartelloni
Пижама
и другие.Симптоматическая терапия при вирусных заболеваниях. Контролируемое исследование влияния на производительность труда. JAMA. 1974; 228581-584Google ScholarCrossref 100.Camfield
PRCamfield
CSShapiro
SH
и другие. Первый фебрильный приступ: инструкция по применению жаропонижающих средств плюс фенобарбитал или плацебо для предотвращения рецидива. J Pediatr. 1980; 9716-21Google ScholarCrossref 101.Uhari
MRantala
HVainionpää
L
и другие. Влияние парацетамола и низких интервальных доз диазепама на предотвращение рецидивов фебрильных судорог. J Pediatr. 1995; 126991-995Google ScholarCrossref 102.Schnaiderman
DLahat
ЭШифер
Т
и другие. Жаропонижающая эффективность ацетаминофена при фебрильных судорогах: текущая профилактика по сравнению с эпизодическим использованием. Eur J Pediatr. 1993; 152747-749Google ScholarCrossrefКакие лекарства из класса жаропонижающих средств используются при лечении бактериемии?
Купперманн Н. Оккультная бактериемия у детей с лихорадкой раннего возраста. Педиатрическая клиника North Am .1999 Декабрь 46 (6): 1073-109. [Медлайн].
Baraff LJ. Лечение лихорадки без источника у младенцев и детей. Энн Эмерг Мед . 2000 Декабрь 36 (6): 602-14. [Медлайн].
Нигрович Л.Е., Малли Р. Оценка ребенка с лихорадкой от 3 до 36 месяцев в эпоху пневмококковой конъюгированной вакцины: акцент на скрытой бактериемии. Клиническая педиатрическая неотложная медицина . 2004. 5.
Spraycar M, изд. Медицинский словарь Стедмана . 26-е изд. Балтимор, Мэриленд: Липпинкотт Уильямс и Уилкинс; 1995.
[Рекомендации] Kramer MS, Shapiro ED. Ведение маленького ребенка с лихорадкой: комментарий к последним практическим рекомендациям. Педиатрия . 1997 Июль 100 (1): 128-34. [Медлайн].
Harper MB, Fleisher GR. Скрытая бактериемия в возрастной группе от 3 месяцев до 3 лет. Педиатр Энн . 1993 22 августа (8): 484, 487-93.[Медлайн].
Лорин М.И. Введение и обзор. Semin Pediatr Infect Dis . 1993. 4: 2-3.
Swindell SL, Chetham MM. Скрытая бактериемия. Лихорадка без локализованных признаков: проблема скрытой бактериемии. Semin Pediatr Infect Dis . 1993. 4: 24-29.
McCarthy PL. Высокая температура. Педиатр Ред. . 1998 декабря 19 (12): 401-7; викторина 408. [Medline].
[Рекомендации] Барафф Л.Дж., Басс Д.В., Флейшер Г.Р. и др.Практическое руководство по ведению младенцев и детей в возрасте от 0 до 36 месяцев с лихорадкой без источника. Агентство политики и исследований в области здравоохранения. Энн Эмерг Мед . 1993 22 июля (7): 1198-210. [Медлайн].
Baraff LJ. Ведение младенцев и детей в возрасте от 3 до 36 месяцев с лихорадкой без источника. Педиатр Энн . 1993 22 августа (8): 497-8, 501-4. [Медлайн].
Bass JW, Стил Р. У., Виттлер Р. Р. и др. Антимикробное лечение скрытой бактериемии: многоцентровое совместное исследование. Pediatr Infect Dis J . 1993 июн. 12 (6): 466-73. [Медлайн].
Chase M, Klasco RS, Joyce NR, Donnino MW, Wolfe RE, Shapiro NI. Предикторы бактериемии у пациентов отделения неотложной помощи с подозрением на инфекцию. Am J Emerg Med . 2012 г. 23 мая. [Medline].
Бейкер MD. Обследование и ведение младенцев с лихорадкой. Педиатрическая клиника North Am . 1999 Декабрь 46 (6): 1061-72. [Медлайн].
Jaskiewicz JA, McCarthy CA.Оценка и ведение ребенка с лихорадкой в возрасте 60 дней и младше. Педиатр Энн . 1993 22 августа (8): 477-80, 482-3. [Медлайн].
Baraff LJ, Oslund SA, Schriger DL, et al. Вероятность бактериальных инфекций у младенцев с лихорадкой до трех месяцев: метаанализ. Pediatr Infect Dis J . 1992 г., 11 (4): 257-64. [Медлайн].
Greenhow TL, Hung YY, Herz A. Бактериемия у детей от 3 до 36 месяцев после введения конъюгированных пневмококковых вакцин. Педиатрия . 2017 апр. 139 (4): [Medline].
Бионди Э., Эванс Р., Мишлер М., Бендель-Стензель М., Хорстманн С., Ли В. и др. Эпидемиология бактериемии у младенцев с лихорадкой в США. Педиатрия . 2013 декабрь 132 (6): 990-6. [Медлайн].
Кадиш Х.А., Ловеридж Б., Тоби Дж. И др. Применение амбулаторных протоколов у младенцев с лихорадкой 1-28 дней: можно ли снизить порог? Clin Pediatr (Phila) .2000 Февраль 39 (2): 81-8. [Медлайн].
Баскин МН. Распространенность серьезных бактериальных инфекций по возрасту у детей с лихорадкой в течение первых 3 месяцев жизни. Педиатр Энн . 1993 22 августа (8): 462-6. [Медлайн].
Baraff LJ, Oslund S, Prather M. Влияние антибактериальной терапии и этиологических микроорганизмов на риск бактериального менингита у детей с скрытой бактериемией. Педиатрия . 1993 июл.92 (1): 140-3. [Медлайн].
Джонс Р.Г., Бас-Джеймс. Лихорадочные дети без очага инфекции: исследование их ведения врачами первичной медико-санитарной помощи. Pediatr Infect Dis J . 1993 12 марта (3): 179-83. [Медлайн].
Alpern ER, Alessandrini EA, McGowan KL, et al. Распространенность серотипа скрытой пневмококковой бактериемии. Педиатрия . 2001 августа 108 (2): E23. [Медлайн].
Ли GM, Харпер МБ. Риск бактериемии у детей раннего возраста с лихорадкой в эпоху пост-Haemophilus influenzae типа b. Arch Pediatr Adolesc Med . 1998 июл.152 (7): 624-8. [Медлайн].
Ли GM, Флейшер Г.Р., Харпер МБ. Ведение детей с лихорадкой в возрасте конъюгированной пневмококковой вакцины: анализ экономической эффективности. Педиатрия . 2001 Октябрь 108 (4): 835-44. [Медлайн].
Greenhow TL, Hung YY, Herz AM. Изменение эпидемиологии бактериемии у младенцев в возрасте от 1 недели до 3 месяцев. Педиатрия . 2012 марта 129 (3): e590-6.[Медлайн].
Стил RW. Лихорадка с бактериемией: исчезающая классика. Педиатр-консультант . 2013. 12: 19-23.
Black SB, Shinefield HR, Hansen J, et al. Постлицензионная оценка эффективности семивалентной пневмококковой конъюгированной вакцины. Pediatr Infect Dis J . 2001 20 декабря (12): 1105-7. [Медлайн].
Каплан С.Л., Мейсон Е.О. младший, Уолд Е. и др. Шестилетнее многоцентровое наблюдение за инвазивными пневмококковыми инфекциями у детей. Pediatr Infect Dis J . 2002 21 февраля (2): 141-7. [Медлайн].
Giebink GS. Профилактика пневмококковой инфекции у детей. N Engl J Med . 2001, 18 октября. 345 (16): 1177-83. [Медлайн].
Купперман Н., Малли Р., Инкелис С.Х. и др. Клинические и гематологические особенности не позволяют надежно идентифицировать детей с не подозреваемым менингококковым заболеванием. Педиатрия . 1999. 103: E20.
Harper MB, Bachur R, Fleisher GR.Влияние антибактериальной терапии на исход амбулаторных больных с неожиданной бактериемией. Pediatr Infect Dis J . 1995 14 сентября (9): 760-7. [Медлайн].
Чанси Р.Дж., Джавери Р. Лихорадка без локализованных признаков у детей: обзор пост-Hib и постпневмококковой эры. Минерва Педиатр . 2009 Октябрь 61 (5): 489-501. [Медлайн].
Bauchner H, Pelton SI. Управление маленьким лихорадочным ребенком: продолжающиеся споры. Педиатрия . 1997 Июль 100 (1): 137-8. [Медлайн].
McMullan BJ, Bowen A, Blyth CC, Van Hal S, Korman TM, Buttery J, et al. Эпидемиология и смертность от бактериемии Staphylococcus aureus у детей Австралии и Новой Зеландии. JAMA Pediatr . 2016, 1. 170 (10): 979-986. [Медлайн].
Хардинг А. С. Заболеваемость бактериемией Aureus, более высокая смертность среди детей из числа коренных народов, младенцев. Информация о здоровье Reuters. Доступно по адресу http: // www.medscape.com/viewarticle/867562. 18 августа 2016 г .; Дата обращения: 6 октября 2016 г.
Флейшер Г.Р., Розенберг Н., Винчи Р. и др. Сравнение внутримышечной и пероральной антибиотикотерапии для профилактики менингита и других бактериальных осложнений у маленьких детей с лихорадкой и риском скрытой бактериемии. J Педиатр . 1994 апр. 124 (4): 504-12. [Медлайн].
Strait RT, Kelly KJ, Kurup VP. Уровни фактора некроза опухоли альфа, интерлейкина-1 бета и интерлейкина-6 у детей раннего возраста с лихорадкой и без скрытой бактериемии. Педиатрия . 1999 декабрь 104 (6): 1321-6. [Медлайн].
Дирнбергер ДР. Амбулаторное ведение детей в возрасте 28-60 дней с лихорадкой без источника в военных условиях. Секция силовых структур AAP . 1996.
Zuckerbraun NS, Zomorrodi A, Pitetti RD. Возникновение серьезной бактериальной инфекции у младенцев в возрасте 60 дней и младше с явным опасным для жизни событием. Скорая педиатрическая помощь . 2009 Янв.25 (1): 19-25. [Медлайн].
Левин О.С., Фарли М., Харрисон Л.Х. и др. Факторы риска инвазивного пневмококкового заболевания у детей: популяционное исследование случай-контроль в Северной Америке. Педиатрия . 1999 Mar.103 (3): E28. [Медлайн].
Oestergaard LB, Christiansen MN, Schmiegelow MD, Skov RL, Andersen PS, Petersen A, et al. Семейная кластеризация бактериемии Staphylococcus aureus у родственников первой степени родства: датское общенациональное когортное исследование. Энн Интерн Мед. . 2016 20 сентября. 165 (6): 390-8. [Медлайн].
Bass JW, Wittler RR, Weisse ME. Социальная улыбка и оккультная бактериемия. Pediatr Infect Dis J . 1996 Июнь 15 (6): 541. [Медлайн].
Bonadio WA. Определение лихорадки и других аспектов температуры тела у младенцев и детей. Педиатр Энн . 1993 22 августа (8): 467-8, 470-3. [Медлайн].
[Рекомендации] Baraff LJ, Schriger DL, Bass JW, et al.Ведение маленького ребенка с лихорадкой. Комментарий к практическим рекомендациям. Педиатрия . 1997 июл.100 (1): 134-6. [Медлайн].
Mandl KD, Stack AM, Fleisher GR. Заболеваемость бактериемией у младенцев и детей с лихорадкой и петехиями. J Педиатр . 1997 сентябрь 131 (3): 398-404. [Медлайн].
Гринес ДС, Харпер МБ. Низкий риск бактериемии у детей с лихорадкой и узнаваемыми вирусными синдромами. Pediatr Infect Dis J .1999 18 марта (3): 258-61. [Медлайн].
Басс Дж. В., Винсент Дж. М., Демерс ДМ. Пероральная антибактериальная терапия при подозрении на скрытую бактериемию. J Педиатр . 1994 декабрь 125 (6, часть 1): 1015-6. [Медлайн].
Хсу К., Пелтон С., Карумури С. и др. Популяционный эпиднадзор за детской инвазивной пневмококковой инфекцией в эпоху конъюгированной вакцины. Pediatr Infect Dis J . 2005 24 января (1): 17-23. [Медлайн].
Black S, Shinefield H, Baxter R и др.Постлицензионный надзор за пневмококковой инвазивной болезнью после использования гептавалентной пневмококковой конъюгированной вакцины в Kaiser Permanente в Северной Калифорнии. Pediatr Infect Dis J . 2004 г., 23 (6): 485-9. [Медлайн].
Black S, Shinefield H, Baxter R и др. Влияние использования гептавалентной пневмококковой конъюгированной вакцины на эпидемиологию заболеваний у детей и взрослых. Вакцина . 2006 12 апреля. 24 Прил. 2: С2-79-80. [Медлайн].
Singleton RJ, Hennessy TW, Bulkow LR, et al.Инвазивное пневмококковое заболевание, вызванное невакцинными серотипами среди детей коренных народов Аляски с высоким уровнем охвата 7-валентной пневмококковой конъюгированной вакциной. JAMA . 2007, 25 апреля. 297 (16): 1784-92. [Медлайн].
Pelton SI, Huot H, Finkelstein JA, et al. Появление 19A как вирулентного пневмококка с множественной лекарственной устойчивостью в Массачусетсе после всеобщей иммунизации младенцев пневмококковой конъюгированной вакциной. Pediatr Infect Dis J . 2007 июн.26 (6): 468-72. [Медлайн].
Hicks LA, Harrison LH, Flannery B, et al. Заболеваемость пневмококковой инфекцией, вызванной серотипами непневмококковой конъюгированной вакцины (PCV7), в Соединенных Штатах в эпоху широко распространенной вакцинации PCV7, 1998-2004 гг. J Заразить Dis . 2007 г. 1. 196 (9): 1346-54. [Медлайн].
Фернандес Лопес А., Луасес Кубеллс С., Гарсия Гарсия Дж. Дж. И др. Прокальцитонин в педиатрических отделениях неотложной помощи для ранней диагностики инвазивных бактериальных инфекций у младенцев с лихорадкой: результаты многоцентрового исследования и полезность быстрого качественного теста на этот маркер. Pediatr Infect Dis J . 2003 22 октября (10): 895-903. [Медлайн].
Pulliam PN, Attia MW, Cronan KM. С-реактивный белок у детей с лихорадкой от 1 до 36 месяцев с неопределяемой клинически серьезной бактериальной инфекцией. Педиатрия . 2001 декабрь 108 (6): 1275-9. [Медлайн].
Lacour AG, Gervaix A, Zamora SA и др. Прокальцитонин, ИЛ-6, ИЛ-8, антагонист рецептора ИЛ-1 и С-реактивный белок как идентификаторы серьезных бактериальных инфекций у детей с лихорадкой без локализованных признаков. Eur J Pediatr . 2001 Февраль 160 (2): 95-100. [Медлайн].
Исаакман DJ, Берк БЛ. Использование сывороточного С-реактивного белка для выявления скрытой бактериальной инфекции у детей. Arch Pediatr Adolesc Med . 2002 Сентябрь 156 (9): 905-9. [Медлайн].
Wack RP, Demers DM, Bass JW. Незрелые нейтрофилы в мазке периферической крови детей с вирусными инфекциями. Pediatr Infect Dis J . 1994 13 марта (3): 228-30.[Медлайн].
Gendrel D, Raymond J, Coste J, et al. Сравнение прокальцитонина с С-реактивным белком, интерлейкином 6 и интерфероном-альфа для дифференциации бактериальных и вирусных инфекций. Pediatr Infect Dis J . 1999 18 октября (10): 875-81. [Медлайн].
Джей Д. Л., Уэйтс КБ. Клиническое применение C-реактивного белка в педиатрии. Pediatr Infect Dis J . 1997 16 августа (8): 735-46; викторина 746-7. [Медлайн].
Gendrel D, Bohuon C.Прокальцитонин как маркер бактериальной инфекции. Pediatr Infect Dis J . 2000 августа 19 (8): 679-87; викторина 688. [Medline].
Mariscalco MM. Готов ли прокальцитонин в плазме к использованию в педиатрическом отделении интенсивной терапии? Pediatr Crit Care Med . 2003 г., 4 (1): 118-9. [Медлайн].
Leclerc F, Cremer R, Noizet O. Прокальцитонин как диагностический и прогностический биомаркер сепсиса у детей в критическом состоянии. Pediatr Crit Care Med .2003 апр. 4 (2): 264-6. [Медлайн].
Гендрел Д., Раймонд Дж., Ассикот М. и др. Измерение уровня прокальцитонина у детей с бактериальным или вирусным менингитом. Clin Infect Dis . 1997 июня, 24 (6): 1240-2. [Медлайн].
Бачур Р.Г., Харпер МБ. Модель прогнозирования серьезных бактериальных инфекций среди детей младше 3 месяцев. Педиатрия . 2001 августа 108 (2): 311-6. [Медлайн].
Herr SM, Wald ER, Pitetti RD, et al.Расширенный анализ мочи улучшает идентификацию детей с лихорадкой в возрасте 60 дней и младше с низким риском серьезных бактериальных заболеваний. Педиатрия . 2001 Октябрь 108 (4): 866-71. [Медлайн].
Aronson PL, Wang ME, Shapiro ED, Shah SS, DePorre AG, McCulloh RJ, et al. Стратификация риска у детей с лихорадкой до 60 дней без плановой поясничной пункции. Педиатрия . 2018 декабрь 142 (6): [Medline].
Левин Д.А., Платт С.Л., Даян П.С. и др.Риск серьезной бактериальной инфекции у младенцев с лихорадкой и респираторно-синцитиальными вирусными инфекциями. Педиатрия . 2004 июн.113 (6): 1728-34. [Медлайн].
Криф В.И., Левин Д.А., Платт С.Л. и др. Инфекция вируса гриппа и риск серьезных бактериальных инфекций у младенцев с лихорадкой. Педиатрия . 2009 июл.124 (1): 30-9. [Медлайн].
Бачур Р., Перри Х., Харпер МБ. Скрытые пневмонии: эмпирические рентгенограммы грудной клетки у детей с лихорадкой и лейкоцитозом. Энн Эмерг Мед . 1999 Февраль 33 (2): 166-73. [Медлайн].
Walson PD, Galletta G, Chomilo F и др. Сравнение многодозовой терапии ибупрофеном и ацетаминофеном у детей с лихорадкой. Ам Дж. Дис Детский . 1992 Май. 146 (5): 626-32. [Медлайн].
Avner JR, Crain EF, Shelov SP. Ребенок младше 10 дней с лихорадкой в отделении неотложной помощи. Semin Pediatr Infect Dis . 1993. 4: 18-23.
Бейкер М.Д., Белл Л.М., Авнер-младший.Амбулаторное ведение отдельных грудных детей при лихорадке без антибиотиков. N Engl J Med . 1993 г. 11 ноября. 329 (20): 1437-41. [Медлайн].
Баскин MN, О’Рурк EJ, Fleisher GR. Амбулаторное лечение детей с лихорадкой в возрасте от 28 до 89 дней с внутримышечным введением цефтриаксона. J Педиатр . 1992 января 120 (1): 22-7. [Медлайн].
Даган Р., Пауэлл К.Р., Холл С.Б. и др. Выявление младенцев с маловероятной бактериальной инфекцией, даже если они госпитализированы с подозрением на сепсис. J Педиатр . 1985 декабрь 107 (6): 855-60. [Медлайн].
Фридланд IR. Сравнение ответа на антимикробную терапию пневмококковой инфекции, устойчивой к пенициллину и чувствительной к пенициллину. Pediatr Infect Dis J . 1995 14 октября (10): 885-90. [Медлайн].
Ротрок С.Г., Харпер МБ, Грин С.М. и др. Предотвращают ли пероральные антибиотики менингит и серьезные бактериальные инфекции у детей со скрытой бактериемией Streptococcus pneumoniae? Метаанализ. Педиатрия . 1997 г., 99 (3): 438-44. [Медлайн].
Пикеринг Л.К., изд. Красная книга: Отчет Комитета по инфекционным болезням за 2003 год . 26-е изд. Деревня Элк-Гроув, Иллинойс: Американская академия педиатрии; 2003.
Nilsson P, Laurell MH. Носительство устойчивых к пенициллину Streptococcus pneumoniae детьми в детских садах во время программы вмешательства в Мальмё, Швеция. Pediatr Infect Dis J . 2001 декабрь.20 (12): 1144-9. [Медлайн].
Ардити М., Мейсон Е.О. младший, Брэдли Дж. С. и др. Трехлетнее многоцентровое наблюдение за пневмококковым менингитом у детей: клинические характеристики и исходы, связанные с чувствительностью к пенициллину и применением дексаметазона. Педиатрия . 1998 ноябрь 102 (5): 1087-97. [Медлайн].
Tamma PD, Turnbull AE, Harris AD, Milstone AM, Hsu AJ, Cosgrove SE. Меньше значит лучше: комбинированная антибиотикотерапия для лечения грамотрицательной бактериемии у детей. JAMA Pediatr . 2013 5 августа [Medline].
Ирвин А.Д., Дрю Р.Дж., Маршалл П., Нгуен К., Хойл Э., Макфарлейн К.А. и др. Этиология детской бактериемии и своевременное назначение антибиотиков в отделении неотложной помощи. Педиатрия . 2015 Апрель, 135 (4): 635-42. [Медлайн].
Филлипс Д. Изменение этиологии бактериемии у детей ставит новые задачи. Медицинские новости Medscape. Доступно на http://www.medscape.com/viewarticle/841079.09 марта 2015 г .; Дата обращения: 23 июня 2015 г.
Isaacman DJ, Kaminer K, Veligeti H, et al. Модели сравнительной практики врачей скорой медицинской помощи и педиатров неотложной медицины, управляющих лихорадкой у детей раннего возраста. Педиатрия . 2001 августа 108 (2): 354-8. [Медлайн].
Obaro SK, Adegbola RA, Banya WA, et al. Носительство пневмококков после пневмококковой вакцины. Ланцет . 1996, 27 июля. 348 (9022): 271-2.[Медлайн].
Консультативный комитет по практике иммунизации. Проект рекомендаций ACIP по календарю вакцинации против PCV13. Доступно по адресу http://www.cdc.gov/vaccines/recs/acip/downloads/mtg-slides-oct09/11-2-PCV13.pdf. Дата обращения: 14.12.09.
DeAngelis C, Joffe A, Wilson M, et al. Ятрогенные риски и финансовые затраты на госпитализацию младенцев с лихорадкой. Ам Дж. Дис Детский . 1983 декабрь 137 (12): 1146-9. [Медлайн].
Сравнение жаропонижающих эффектов в собственных данных из мобильного приложения: жаропонижающие препараты у педиатрических пациентов
Мобильное медицинское приложение, fevercoach
FeverCoach — это мобильное медицинское приложение, предназначенное для родителей с детьми, у которых проявляются различные симптомы, включая лихорадку.Приложение предоставляет родителям рекомендации по оценке состояния ребенка и особенно полезно для родителей, которые не могут пойти в больницу. Это приложение позволяет родителям эффективно и точно контролировать симптомы лихорадки. Приложение в основном предлагает следующие функции: хранение данных о температуре тела каждого ребенка, рекомендации по применению жаропонижающих средств и общую информацию о педиатрическом здоровье. Подробные пояснения к приложению и способу хранения данных, а также скриншоты приложения приведены в Приложении 1.
Приложение было выпущено более 2 лет назад и продолжает накапливать данные. С июля 2015 года по июнь 2017 года было накоплено примерно 4,4 миллиона записей о температуре тела и примерно 1,6 миллиона записей о лечении жаропонижающими средствами. Мы считаем, что этот набор данных может быть очень ценным для использования в различных услугах или исследованиях.
Данные и популяция исследования
Для этого исследования мы в основном извлекали два типа данных из базы данных FeverCoach: данные измерения температуры тела и записи о лечении жаропонижающими средствами.Чтобы гарантировать достоверность анализа, мы отфильтровали записи по различным условиям.
Записи измерения температуры тела
Родители вводят три значения (температуру тела, время измерения температуры тела в минутах и информацию о вакцинации) после измерения температуры тела своего ребенка, которая записывается с точностью до первого десятичного знака. Также вводится информация о том, была ли вакцина ребенку в течение последних 48 часов, поскольку вакцинация может существенно повлиять на температуру тела.Каждое измерение хранится в базе данных FeverCoach с переменными идентификатора с отметкой времени, которые различают каждого ребенка. В наборе данных было зарегистрировано 4 424 820 измерений температуры тела.
Записи о лечении жаропонижающими
Родители вводят пять значений (метод введения, тип жаропонижающего, название продукта, дозировка и время лечения) после приема жаропонижающего средства своему ребенку. У родителей на выбор было четыре метода приема (зелья, порошок, таблетки и суппозитории) и три типа жаропонижающих (AA, IBU и DEX).Родители также могли указать название препарата. Дозы лечения вводились в миллилитрах или миллиграммах, а время лечения вводилось в минутах. Точно так же каждая запись о лечении хранилась с переменными-идентификаторами, которые различают каждого ребенка, и отметкой времени. В наборе данных было 1 630 707 записей о лечении жаропонижающими средствами.
Исследуемая популяция
Поскольку наши результаты были получены на основе данных самооценки, особенно важно было отфильтровать неадекватные записи в базе данных.Наша блок-схема включения и исключения представлена на рис. 2. Мы исключили записи с неполными данными о возрасте или весе. Считалось, что дети старше 12 лет или младше 6 месяцев и с массой тела> 40 кг или <5 кг потенциально подрывают достоверность наших анализов, и были исключены. Шесть месяцев были выбраны в качестве нижнего порогового возраста, поскольку детям младше 6 месяцев запрещается назначать IBU и DEX. Верхний предел возраста 12 лет был выбран, потому что детям старше 12 лет вводят дозу для взрослых.По крайней мере 99% 6-месячных детей весили не менее 5 кг, а верхние 50% 12-летних детей весили не менее 40 кг.
Рисунок 2Блок-схема включения и исключения.
Кроме того, из нашего анализа было исключено неправильное применение жаропонижающих средств. Все измерения температуры тела, не записанные в течение 6 часов после жаропонижающего лечения, были признаны недостаточными и поэтому были исключены. Кроме того, мы исключили любые записи о жаропонижающих средствах, которые не принимались перорально, и о тех, где пациенты получали дополнительное лечение в течение 6 часов.Мы сосредоточились на пероральных лекарствах, потому что дети редко принимают IBU и DEX другими путями. Также были исключены записи о более чем одном приеме жаропонижающих средств в течение 6 часов (чередование приема жаропонижающих или записи одного и того же приема лекарства). В частности, из 97 269 записей, исключенных из-за более чем одного приема жаропонижающих средств за 6 часов, 35 926 были назначены AA дважды, 23 128 IBU дважды, 29 047 DEX дважды, 3468 AA и IBU, 3 007 IBU и DEX, 2590 DEX и AA и 103 были вводили все три агента (AA, IBU и DEX).Наконец, мы также исключили данные о температуре тела, измеренной в течение 5 минут после приема жаропонижающих средств, и о температурах ниже 38,0 ° C, поскольку жаропонижающие средства можно назначать только тогда, когда у пациента лихорадка.
После нашего исключения было проанализировано 217 962 из 1 630 707 записей о лечении жаропонижающими, включая 82 133, 60 770 и 75 059 записей о лечении AA, IBU и DEX, соответственно.
Этические соображения
Все данные были анонимными во время хранения.Кроме того, Совет по институциональной проверке системы здравоохранения (IRB) Университета Йонсей, Сеул, Корея, предоставил официальное этическое одобрение этого исследования (номер утверждения IRB 4-2017-1074), который отказался от необходимости получать информированное согласие как часть утверждения исследования. Следовательно, анализ данных проводился без согласия участников.
Переменные
Основной независимой переменной для нашего анализа был тип жаропонижающего, который был разделен на три группы: AA, IBU и DEX.Хорошо известно, что возраст, вес и пол ребенка влияют на эффекты снижения температуры и поэтому также были включены в анализ.
Мы включили температуру тела в качестве зависимой переменной с шестью временными интервалами: 0–1, 1–2, 2–3, 3–4, 4–5 и 5–6 часов. Предыдущие исследования фиксировали временной интервал между жаропонижающим лечением и измерением температуры тела. Однако, поскольку наши данные были записаны пользователем, интервалы времени между жаропонижающим лечением и измерением температуры тела были случайными.Поэтому мы разделили измерения температуры тела после жаропонижающего лечения на интервалы в 1 час. Для одной записи о жаропонижающем лечении, если несколько измерений температуры тела были записаны в одном и том же часовом интервале, для этого временного интервала вычислялось среднее значение этих записей. Для одной записи о жаропонижающем лечении, если записи не существовали в одном временном интервале, поле данных для этого временного интервала оставалось пустым. Следовательно, в анализ этого временного интервала были включены только записи с хотя бы одним наблюдением за 1-часовой интервал времени.
Статистический анализ
Сначала мы изучили общие характеристики жаропонижающих записей. Тест Стьюдента t был проведен для анализа различий в популяциях между группами жаропонижающих препаратов. Для данных трех групп жаропонижающих средств (AA, IBU, DEX) рассчитывались средние значения и стандартные отклонения температуры тела по временным интервалам. Односторонний дисперсионный анализ ANOVA и апостериорный тест были выполнены для сравнения средней температуры тела в трех группах жаропонижающих средств.Поскольку размер данных был достаточно большим, мы выбрали ANOVA для анализа, который также позволил вычислить размер эффекта в градусах Цельсия, который легко интерпретировать как исследователям, так и клиницистам. Изменения температуры во времени анализировались как категориальные переменные. Затем мы выполнили многомерный линейный регрессионный анализ для изучения взаимосвязи между типом жаропонижающего средства и другими независимыми переменными после стратификации температуры тела по временным интервалам. Доза не была включена в модель, поскольку оптимальная доза различалась в зависимости от типа жаропонижающего, что затрудняло попарное сравнение двух препаратов.Вместо этого в анализ включались только те записи, которые соответствовали оптимальной дозе. Наконец, данные были сгруппированы по возрасту и начальной температуре тела. Размеры эффекта для переменных также рассчитывались с использованием коэффициентов линейной регрессии. Группа AA использовалась в качестве эталона в наших моделях. Мы определили, что значения P <0,05 указывают на статистическую значимость. Все статистические анализы были выполнены с использованием статистического программного обеспечения R (Foundation for Statistical Computing, Вена, Австрия), бесплатного программного обеспечения для статистических вычислений и графического представления.
Жаропонижающее — обзор | Темы ScienceDirect
Фармакологические средства
Жаропонижающие препараты можно разделить на три основные категории на основе их механизмов действия. К ним относятся кортикостероиды, аспирин и другие НПВП, а также ацетаминофен. Каждый оказывает свое влияние на разные точки пути фебрильной реакции.
Хотя обычно не используются для жаропонижающих средств, кортикостероиды подавляют лихорадку с помощью прямых и косвенных механизмов.Они блокируют транскрипцию пирогенных цитокинов и индуцибельных ЦОГ посредством взаимодействий с участием рецептора глюкокортикоидов. 299 300 Они подавляют синтез рецепторов цитокинов и, индуцируя липокортин 1, вторично ингибируют активность фосфолипазы A 2 , критического фермента в пути синтеза простагландинов, что приводит к подавлению лихорадки. 300
Ацетаминофен, аспирин и другие НПВП ингибируют ЦОГ-опосредованный синтез воспалительных тромбоксанов и простагландинов из арахидоновой кислоты.Циклооксигеназа имеет несколько различных изоформ, из которых ЦОГ-1 и ЦОГ-2 изучены лучше всего. Первый долгое время считался конститутивно экспрессируемым клеточным ферментом, участвующим в различных функциях домашнего хозяйства, тогда как последний рекламировался как индуцибельный фермент, ответственный за опосредованную гипоталамусом лихорадку и продуцируемый как часть воспалительного процесса различными клеточными линиями, включая макрофаги, синовиоциты, и эндотелиальные клетки. Однако эта дихотомическая концепция конститутивного ЦОГ-1 и индуцибельного провоспалительного ЦОГ-2 оказалась слишком упрощенной.Некоторые клетки не только конститутивно экспрессируют ЦОГ-2, но также было показано, что при определенных условиях ЦОГ-2 способствует заживлению повреждений слизистой оболочки и разрешению воспаления. 301
Считается, что отличительное сродство различных категорий жаропонижающих препаратов к различным вариантам ЦОГ определяет их относительную жаропонижающую и обезболивающую активность. НПВП являются ингибиторами ЦОГ-1 и ЦОГ-2, и в зависимости от конкретного препарата они преимущественно избирательны по ЦОГ-1 (низкие дозы аспирина и кеторолака), преимущественно избирательны по ЦОГ-2 (рофекоксиб, люмиракоксиб) или обладают смешанной активностью. (ибупрофен, напроксен натрия, высокие дозы аспирина). 302 Только аспирин необратимо ингибирует ЦОГ посредством ацетилирования в активном центре фермента. Другие НПВП и парацетамол обратимо ингибируют ЦОГ. 303 Ацетаминофен традиционно считается слабым ингибитором ЦОГ-1 и ЦОГ-2. С открытием ЦОГ-3, 304 , близкого родственника ЦОГ-1, считалось, что механизм жаропонижающего действия ацетаминофена также был раскрыт. Однако оказалось, что эти ферменты значительно различаются у разных видов млекопитающих 302 305 306 и что ацетаминофен у людей не снижает лихорадку через ЦОГ-3. 305 Совсем недавно одно исследование показало, что ацетаминофен является мощным ингибитором ЦОГ-2 у людей, что усложняет предыдущие исследования. 307 Хотя жаропонижающая активность НПВП за счет ингибирования ЦОГ-2 соответствует современным моделям генерации лихорадки (см. Рис. 55-4), наше текущее понимание жаропонижающей активности ацетаминофена ограничено. Исследования показали, что аспирин и НПВП также обладают ЦОГ-независимым жаропонижающим действием. Аспирин индуцирует цитохром P-450, который может усиливать его жаропонижающий эффект, сдвигая метаболизм арахидоновой кислоты в сторону опосредованного цитохромом P-450 производства жаропонижающих эпоксиейкозаноидов.Кроме того, ацетилирование ЦОГ-2 аспирином увеличивает выработку 15R-гидроксиэйкозатетраеновой кислоты, которую нейтрофилы используют для образования липоксинов, запускаемых аспирином. Эти липоксины обладают сильной противовоспалительной активностью, независимой от аспирина. Было показано, что белки теплового шока снижают транскрипцию IL-1β in vitro, а терапевтические дозы аспирина и некоторых НПВП повышают концентрацию фактора теплового шока 1 in vitro. Эти же препараты также снижают активность ядерного фактора активатора транскрипции каппа B (NF-κB), 303 , который участвует в транскрипции пирогенных цитокинов, молекул адгезии, индуцибельной синтазы оксида азота и ЦОГ-2 в определенных клеточных линиях.Производство аденозина, противовоспалительного медиатора, вырабатываемого лейкоцитами, усиливается аспирином и НПВП. Клинические последствия этих альтернативных жаропонижающих путей еще предстоит определить.
Лихорадка и применение жаропонижающих средств у детей
ВВЕДЕНИЕ
Лихорадка — один из наиболее распространенных клинических симптомов, которым лечат педиатры и другие медицинские работники, и на его долю, по некоторым оценкам, приходится одна треть всех состояний у детей. 1 Повышение температуры тела у ребенка обычно приводит к незапланированным визитам к врачу, телефонным звонкам родителей врачу их ребенка за советом по контролю температуры и широкому применению безрецептурных жаропонижающих средств.
Родителей часто беспокоит необходимость поддерживать «нормальную» температуру у больного ребенка. Многие родители назначают жаропонижающие, даже если температура минимальна или отсутствует. 2 Примерно половина родителей считает температуру ниже 38 ° C (100,4 ° F) лихорадкой, а 25% опекунов назначают жаропонижающие средства при температуре ниже 37,8 ° C (100 ° F). 1,3 Кроме того, 85% родителей ( n = 340) сообщили, что разбудили своего ребенка ото сна, чтобы дать ему жаропонижающие. 1 К сожалению, половина родителей назначают неправильные дозы жаропонижающих средств; примерно 15% родителей назначают сверхтерапевтические дозы парацетамола или ибупрофена. 4 Лица, осуществляющие уход, которые понимают, что дозирование должно основываться на весе, а не на возрасте или росте температуры, с гораздо меньшей вероятностью дадут неправильную дозу. 4
Врачи и медсестры являются основным источником информации о лечении лихорадки для родителей и опекунов, хотя есть некоторые расхождения во взглядах родителей и врачей на лечение жаропонижающими средствами. 1 Наиболее частыми показаниями для начала жаропонижающей терапии педиатрами являются температура выше 38,3 ° C (101 ° F) и улучшение общего комфорта ребенка. 5 Хотя только 13% педиатров конкретно называют дискомфорт основным показанием к применению жаропонижающих средств, 6 это намерение обычно подразумевается в их рекомендациях. Большинство педиатров (80%) считают, что спящего ребенка нельзя разбудить только для того, чтобы ему дали жаропонижающие средства. 5
Жаропонижающая терапия останется обычной практикой для родителей и, как правило, поощряется и поддерживается педиатрами.Таким образом, педиатры и медицинские работники несут ответственность за надлежащее консультирование родителей и других лиц, осуществляющих уход, по поводу лихорадки и использования жаропонижающих средств. 7
ФИЗИОЛОГИЯ ЛИХОРАДКИ
Следует подчеркнуть, что лихорадка — это не болезнь, а фактически физиологический механизм, который оказывает благотворное влияние на борьбу с инфекцией. 8, -, 10 Лихорадка замедляет рост и размножение бактерий и вирусов, увеличивает выработку нейтрофилов и пролиферацию Т-лимфоцитов, а также способствует острой фазе реакции организма. 11, -, 14 Степень повышения температуры тела не всегда коррелирует с тяжестью заболевания. Большинство лихорадок непродолжительны, доброкачественны и действительно могут защитить хозяина. 15 Данные показывают благотворное влияние на определенные компоненты иммунной системы при лихорадке, а ограниченные данные показали, что лихорадка на самом деле помогает организму быстрее восстанавливаться после вирусных инфекций, хотя лихорадка может вызывать дискомфорт у детей. 11,16, -, 18 Нет данных относительно того, увеличивает ли лечение жаропонижающими средствами, особенно ибупрофеном отдельно или в комбинации с парацетамолом, риск осложнений при определенных типах инфекций. 19,20 Потенциальные выгоды от снижения температуры включают облегчение дискомфорта пациента и уменьшение неощутимой потери воды, что может снизить вероятность обезвоживания. Риски снижения температуры включают несвоевременное выявление основного диагноза и начало соответствующего лечения, а также токсичность лекарств.
Нет доказательств того, что дети с лихорадкой, в отличие от гипертермии, подвергаются повышенному риску неблагоприятных исходов, таких как повреждение головного мозга. 7,9,21, -, 23 Лихорадка — это обычная и нормальная физиологическая реакция, которая приводит к увеличению гипоталамической «уставки» в ответ на эндогенные и экзогенные пирогены. 9,23 Напротив, гипертермия является редкой и патофизиологической реакцией с нарушением нормального гомеостаза (без изменения гипоталамической уставки), что приводит к выработке тепла, превышающему способность рассеивать тепло. 9,23 Характеристики гипертермии включают горячую, сухую кожу и дисфункцию центральной нервной системы, которая приводит к делирию, судорогам или коме. 23 Гипертермию нужно решать незамедлительно, потому что при температурах выше 41 ° C до 42 ° C начинают возникать неблагоприятные физиологические эффекты. 7,9,24 Исследования медицинских работников, в том числе врачей, показали, что большинство из них считают, что риск неблагоприятных исходов, связанных с жарой, увеличивается при температуре выше 40 ° C (104 ° F), хотя это мнение не обосновано. . 5,23,25, -, 27 Ребенок с температурой 40 ° C (104 ° F), связанной с простым лихорадочным заболеванием, сильно отличается от ребенка с температурой 40 ° C (104 ° F), связанной с к тепловому удару. Таким образом, экстраполяция сходных результатов от этих различных заболеваний проблематична.
ЦЕЛИ ЛЕЧЕНИЯ
Обсуждение использования жаропонижающих средств у детей с лихорадкой должно начинаться с рассмотрения терапевтических конечных точек. При консультировании семей врачи должны делать упор на комфорт ребенка и признаки серьезного заболевания, а не делать упор на нормотермию. Основной целью лечения ребенка с лихорадкой должно быть улучшение общего комфорта ребенка. Большинство педиатров отмечают, с некоторыми подтверждающими данными исследований, что у детей с лихорадкой изменились активность, сон и поведение в дополнение к снижению перорального приема. 28 К сожалению, существует мало клинических исследований, посвященных степени, в которой жаропонижающие средства уменьшают дискомфорт, связанный с лихорадкой или болезнью. Неясно, улучшается ли комфорт при нормализованной температуре, потому что меры внешнего охлаждения, такие как теплые губчатые ванны, могут снизить температуру тела без улучшения комфорта. 7,29 Использование спиртовых ванн не является подходящим методом охлаждения, поскольку сообщалось о побочных эффектах, связанных с системной абсорбцией алкоголя. 30 Кроме того, жаропонижающие имеют другие клинические результаты, включая анальгезию, которые могут усилить их общий клинический эффект. Независимо от точного механизма действия, многие врачи продолжают поощрять использование жаропонижающих средств, полагая, что большинство преимуществ является результатом улучшения комфорта и сопутствующих улучшений активности и кормления, меньшей раздражительности и более надежного ощущения общее клиническое состояние ребенка. Поскольку это наиболее важные преимущества жаропонижающей терапии, крайне важно, чтобы при консультировании родителей основное внимание уделялось мониторингу активности, выявлению признаков серьезного заболевания и соответствующему потреблению жидкости для поддержания гидратации.
Желание улучшить общий комфорт ребенка с лихорадкой необходимо уравновесить с желанием просто снизить температуру тела. Хорошо задокументировано, что родители, медсестры и врачи серьезно обеспокоены потенциальными побочными эффектами лихорадки, которые привели к описанию в литературе «фобии лихорадки». 31 Наиболее часто выявляемая серьезная проблема лиц, осуществляющих уход, и поставщиков медицинских услуг заключается в том, что высокая температура, если ее не лечить, связана с судорогами, повреждением мозга и смертью. 1,25,32,33 Утверждается, что, создавая чрезмерную озабоченность по поводу этих предполагаемых рисков лихорадки, для которых нет четко установленной связи, врачи поощряют преувеличенное желание родителей достичь нормотермии путем агрессивного лечения лихорадки у их детей. дети.
Нет доказательств того, что снижение температуры снижает заболеваемость или смертность от лихорадочного заболевания. Возможными исключениями из этого могут быть дети с хроническими заболеваниями, которые могут привести к ограниченным метаболическим резервам, или дети, находящиеся в критическом состоянии, поскольку эти дети могут не переносить повышенные метаболические потребности, связанные с лихорадкой. 34 Наконец, нет доказательств того, что жаропонижающая терапия снижает частоту повторения фебрильных судорог. 22,35,36
Несмотря на недостаточность доказательств, многие педиатры рекомендуют рутинную практику предварительного лечения парацетамолом или ибупрофеном перед вакцинацией пациента, чтобы уменьшить дискомфорт, связанный с инъекциями и впоследствии в местах инъекций, и минимизировать лихорадочную реакцию. . 9,17,37, -, 39 Кроме того, результаты одного недавнего исследования показали возможность снижения иммунного ответа на вакцины у пациентов, получавших ранее антипиретики. 40
Хотя доступная литература ограничена по фактическим рискам лихорадки и преимуществам жаропонижающей терапии, признается, что улучшение комфорта пациента является разумной терапевтической целью. Более того, в настоящее время нет доказательств того, что снижение температуры само по себе должно быть основной целью жаропонижающей терапии.
Ацетаминофен
После появления достаточных доказательств связи между салицилатами и синдромом Рея, ацетаминофен по существу заменил аспирин в качестве основного средства лечения лихорадки.Дозы ацетаминофена от 10 до 15 мг / кг на дозу, вводимые каждые 4-6 часов перорально, обычно считаются безопасными и эффективными. Обычно жаропонижающий эффект наступает через 30-60 минут; примерно у 80% детей за это время снизится температура (Таблица 1).
ТАБЛИЦА 1Информация о жаропонижающих
Хотя были предложены альтернативные режимы дозирования, 41, -, 43 нет убедительных доказательств того, что использование начальной ударной дозы перорально (30 мг / кг на дозу) или ректально. (40 мг / кг на дозу) улучшает жаропонижающее действие.Более высокая ректальная доза часто используется в интраоперационных условиях, но не может быть рекомендована для использования в повседневной клинической практике. 44,45 Использование более высоких нагрузочных доз в клинической практике может добавить потенциальные риски путаницы дозирования, ведущей к гепатотоксичности; поэтому такие дозы не рекомендуются.
Хотя о гепатотоксичности ацетаминофена в рекомендуемых дозах сообщалось редко, гепатотоксичность чаще всего наблюдается при острой передозировке. Кроме того, существует серьезная обеспокоенность по поводу возможности гепатита, связанного с ацетаминофеном, в условиях хронической передозировки.Чаще всего сообщается о сценариях, в которых дети получают несколько супратерапевтических доз (т. Е.> 15 мг / кг на дозу) или частое введение соответствующих разовых доз с интервалами менее 4 часов, что приводит к дозам более 90 мг / кг. кг в сутки в течение нескольких дней. 46,47 Введение взрослого препарата парацетамола ребенку может привести к сверхтерапевтической дозировке. В 1 серии случаев 46 половина детей с гепатотоксичностью получали взрослые препараты ацетаминофена.
Одной из проблем безопасности является влияние парацетамола на симптомы, связанные с астмой; Хотя астма также была связана с использованием ацетаминофена, причинно-следственная связь не была продемонстрирована. 48, -, 51
Ибупрофен
Использование ибупрофена для лечения лихорадки увеличивается, поскольку он, по-видимому, имеет более длительный клинический эффект, связанный с понижением температуры тела (таблица 1). Исследования, в которых сравнивалась эффективность ибупрофена и парацетамола, дали разные результаты; консенсус состоит в том, что оба препарата более эффективны, чем плацебо, в снижении температуры тела, и что ибупрофен (10 мг / кг на дозу), по крайней мере, столь же эффективен, как и, возможно, более эффективен, чем ацетаминофен (15 мг / кг на дозу) при понижении температуры тела. температура, когда любой препарат вводится в виде однократной или повторяющейся дозы. 52, -, 57 Данные также показывают, что рост температуры и возраст ребенка (а не конкретное лекарство) могут быть основными детерминантами эффективности жаропонижающей терапии; у лиц старше 6 лет с повышенной температурой наблюдается снижение эффективности или реакции на жаропонижающие средства. 54 Исследования, сравнивающие влияние ибупрофена и парацетамола на поведение и комфорт детей, как правило, отсутствуют.
Нет никаких доказательств того, что существует значительная разница в безопасности стандартных доз ибупрофена по сравнению с ацетаминофеном для в целом здоровых детей в возрасте от 6 месяцев до 12 лет с лихорадочными заболеваниями. 58 Подобно другим нестероидным противовоспалительным препаратам (НПВП), ибупрофен потенциально может вызывать гастрит, 59,60 , хотя нет данных, свидетельствующих о том, что это обычное явление при остром применении, например, во время лихорадки. 58 Однако были сообщения о случаях кровотечения, гастрита и язв желудка, двенадцатиперстной кишки и пищевода, связанных со многими НПВП, включая ибупрофен, даже при использовании в типичных жаропонижающих и обезболивающих дозах. 59,60 Ибупрофен, похоже, не ухудшает симптомы астмы.
Высказывались опасения по поводу нефротоксичности ибупрофена. Во многих сообщениях о случаях у детей с лихорадочными заболеваниями развивалась почечная недостаточность при лечении ибупрофеном или другими НПВП. Таким образом, рекомендуется соблюдать осторожность при применении ибупрофена у детей с обезвоживанием или со сложными заболеваниями. 61, -, 63 У детей с обезвоживанием синтез простагландинов становится все более важным механизмом для поддержания надлежащего почечного кровотока.Использование ибупрофена или любых НПВП влияет на почечные эффекты простагландинов, что снижает почечный кровоток и потенциально ускоряет или ухудшает почечную дисфункцию. 61,63 Однако невозможно определить фактическую частоту связанной с ибупрофеном почечной недостаточности после кратковременного применения, поскольку она не подвергалась систематическим исследованиям и сообщениям. 64 Дети, которые подвергаются наибольшему риску почечной токсичности, связанной с ибупрофеном, — это дети с обезвоживанием, сердечно-сосудистыми заболеваниями, ранее существовавшими заболеваниями почек или одновременным применением других нефротоксических агентов. 62 Другой потенциальной группой риска являются дети младше 6 месяцев из-за возможных различий в фармакокинетике ибупрофена и различий в развитии функции почек. 65 Данных недостаточно, чтобы поддержать конкретную рекомендацию по применению ибупрофена при лихорадке или боли у детей младше 6 месяцев (есть данные о дозировке для закрытия открытого артериального протока у новорожденных 66,67 ), хотя на вкладыше к упаковке указано «спросить врача» о его применении в этой группе населения.Другой потенциальный риск, связанный с использованием ибупрофена, — это возможная связь между ибупрофеном и связанной с ветряной оспой инвазивной стрептококковой инфекцией группы А. 68,69 Однако на момент написания этого отчета данных было недостаточно для подтверждения причинной связи между ибупрофеном и инвазивным стрептококком группы А.
Альтернативная или комбинированная терапия
Практика, часто используемая для контроля лихорадки, — это попеременное или комбинированное применение парацетамола и ибупрофена.В ходе удобного выборочного опроса 256 родителей или опекунов 67% сообщили о чередовании парацетамола и ибупрофена для контроля температуры, 81% из которых заявили, что следовали советам своего врача или педиатра. 70 Хотя наиболее частым интервалом было 4 часа, родители сообщали о чередовании терапии каждые 2, 3, 4 и 6 часов, что позволяет предположить, что нет единого мнения относительно инструкций по дозировке.
На момент написания этого отчета было выявлено 5 исследований, в которых сравнивали чередование ибупрофена и ацетаминофена с парацетамолом или ибупрофеном в качестве отдельных агентов. 71, -, 75 Первоначально изменения температуры были одинаковыми для всех групп в этих исследованиях, независимо от терапии. Однако через 4 или более часов после начала лечения в группах комбинированного лечения постоянно наблюдалась более низкая температура. Например, через 6 и 8 часов после начала исследования у большего количества детей была лихорадка в группе комбинированной терапии (83% и 81% соответственно) по сравнению с детьми в группе, получавшей только ибупрофен (58% и 35%). , соответственно). 71 Только одно исследование 72 оценивало проблемы, связанные со стрессом и комфортом, и обнаружило более низкие показатели стресса и меньшее количество пропущенного времени по уходу за ребенком в группе комбинированного лечения. Другое исследование 73 показало тенденцию к нормализации симптомов, связанных с лихорадкой, через 24 и 48 часов после начала терапии, но эти тенденции исчезли к 5-му дню.
Хотя вышеупомянутые исследования предоставляют некоторые доказательства того, что комбинированная терапия может быть более эффективной. при понижении температуры остаются вопросы относительно безопасности этой практики, а также эффективности уменьшения дискомфорта, что является основной конечной точкой лечения.Возможность того, что родители не получат или не поймут инструкции по дозированию, в сочетании с широким спектром составов, содержащих эти препараты, увеличивает вероятность неточного дозирования или передозировки. 76,77 Наконец, эта практика может только способствовать уже существующей фобии лихорадки.
Хотя есть некоторые свидетельства того, что комбинированная терапия может приводить к снижению температуры тела в течение более длительного периода времени, нет никаких доказательств того, что комбинированная терапия приводит к общему улучшению других клинических исходов.Кроме того, в этих исследованиях не было достаточного количества субъектов, чтобы полностью оценить безопасность этой практики. Следовательно, недостаточно доказательств, подтверждающих или опровергающих рутинное использование комбинированного лечения парацетамолом и ибупрофеном. Практикующие, которые предпочитают следовать этой практике, должны тщательно проконсультировать родителей относительно правильного состава, дозировки и интервалов дозирования и подчеркнуть комфорт ребенка, а не снижение температуры.
Токсичность препаратов, используемых при лечении лихорадки | Клинические инфекционные болезни
Аннотация
Лихорадка часто лечится вне компетенции медицинских работников, и жаропонижающее лечение в целом считается безопасным.Однако каждый из препаратов, используемых для лечения лихорадки, обладает значительной токсичностью. Целью этого обзора является изучение относительной безопасности таких агентов с акцентом на нестероидные противовоспалительные препараты и ацетаминофен. Учитывается токсичность для желудочно-кишечной, почечной и печеночной систем; выделен сравнительный профиль безопасности парацетамола и ибупрофена как жаропонижающих средств; выдвинуты конкретные рекомендации по повышению безопасности использования этих методов лечения.
Лечение лихорадки часто проводится без наблюдения медицинских работников, в немалой степени потому, что многие жаропонижающие средства доступны без рецепта.Хотя аспирин и ацетаминофен использовались в медицине в течение столетия, а ацетаминофен был доступен как безрецептурный препарат с 1960 года, за последнее десятилетие нестероидные противовоспалительные препараты (НПВП) ибупрофен, напроксен и кетопрофен были заменены лекарствами, отпускаемыми только по рецепту. безрецептурный статус. Эта многомиллиардная индустрия предлагает более 300 продуктов, содержащих аспирин, парацетамол или НПВП, отдельно или в комбинации с другими активными лекарствами [1]. Хотя эпизодическое использование этих агентов в соответствующих дозах для лечения лихорадки или обезболивания относительно безопасно, этот профиль безопасности может быть нарушен в определенных группах риска.Кроме того, поскольку многие продукты содержат несколько активных лекарств, этикетку необходимо тщательно проверять, чтобы предотвратить непреднамеренную передозировку.
Большая часть токсичности, связанной с НПВП и аспирином, возникает из-за хорошо известного воздействия на конститутивные изоформы циклооксигеназы (ЦОГ), особенно ЦОГ-1. Однако НПВП и аспирин также могут вызывать побочные эффекты, не опосредованные ЦОГ. Когда незначительные побочные эффекты приводят к прекращению приема одного агента, часто эмпирически заменяют другой класс [1].На Рисунке 1 представлена токсичность как ЦОГ, так и не ЦОГ препаратов, обычно используемых для лечения лихорадки.
Рисунок 1
Возможные побочные эффекты жаропонижающих средств. GI, желудочно-кишечный тракт.
Рисунок 1
Возможные побочные эффекты жаропонижающих средств. GI, желудочно-кишечный тракт.
Ингибирование ЦОГ вызывает более серьезные токсические эффекты этих агентов, особенно почечную и желудочно-кишечную (ЖКТ) токсичность. Хотя данные, относящиеся к частоте, тяжести и факторам риска возникновения этих ЦОГ-опосредованных нежелательных явлений, были получены в основном у пациентов, получающих рецептурные противовоспалительные дозы в течение длительных периодов времени, есть опасения, что эти наблюдения также применимы к жаропонижающие схемы.
Помимо эффектов, опосредованных ЦОГ, существует хорошо известная эпидемиологическая связь между применением аспирина у детей с вирусными инфекциями (грипп и ветряная оспа) и развитием синдрома Рея — расстройства, характеризующегося энцефалопатией, жировой дегенерацией печени, и метаболическая дисфункция. Эта ассоциация привела к публичным предостережениям против использования аспирина у детей, кульминацией которых стали предупредительные надписи, введенные в действие в 1986 году. Снижение использования аспирина у детей в Соединенных Штатах было связано с параллельным снижением заболеваемости синдромом Рея.Действительно, с 1994 по 1997 год через Национальную систему надзора за синдромом Рея регистрировалось не более 2 случаев синдрома в год [2].
Ацетаминофен обычно считается самым безопасным жаропонижающим средством; он имеет минимальную активность в отношении периферического ЦОГ-1 и не связан с синдромом Рея. Тем не менее, печеночная недостаточность — хорошо известное последствие передозировки парацетамолом. Более того, недавние серии исследований и сообщения о случаях предполагают, что введение нескольких доз препарата, лишь немного превышающих рекомендованную максимальную дозу, также может вызвать печеночную недостаточность [3].Кроме того, недавние данные свидетельствуют о том, что метаболические пути, участвующие в производстве метаболитов, ответственных за токсичность ацетаминофена для печени, также присутствуют в почках. Если ацетаминофен играет роль в нефропатии, связанной с приемом анальгетиков, как предполагают некоторые, вероятным механизмом может быть образование таких токсичных метаболитов почками [4].
GI Токсичность
Вызываемая жаропонижающими средствами желудочно-кишечная токсичность может быть разделена на 3 категории: поражения слизистой оболочки, видимые рентгенологически или эндоскопически, дискомфорт в желудочно-кишечном тракте (например, диспепсия, тошнота и изжога) и тяжелые желудочно-кишечные осложнения, такие как перфорированные язвы и желудочно-кишечные кровотечения.Эндоскопические поражения являются обычным явлением и наблюдаются у большинства людей, принимающих НПВП [5]. Такие поражения обычно протекают бессимптомно, заживают и появляются снова, несмотря на продолжающуюся терапию НПВП. Хотя повреждение желудка является общим побочным эффектом НПВП, существуют различия в частоте возникновения такой токсичности среди различных средств, отпускаемых без рецепта. Анализ данных одного эндоскописта позволяет предположить, что средние показатели повреждения желудка наиболее высоки при приеме аспирина (3,07) и кетопрофена (2,38), а более низкие — при приеме напроксена (1.17) и незначительно для ибупрофена (0,46) и ацетаминофена (0,25) [6]. Однако эти наблюдения следует интерпретировать с осторожностью, потому что у 50% пациентов с серьезными желудочно-кишечными кровотечениями эндоскопия не может идентифицировать активную язву. Кроме того, снижение частоты эндоскопических язв в клинических испытаниях не привело к сопутствующему снижению клинически значимых событий со стороны желудочно-кишечного тракта. Следовательно, эндоскопические доказательства повреждения слизистой оболочки не являются надежным предиктором серьезных осложнений со стороны желудочно-кишечного тракта, вызванных приемом НПВП [5].
В среднем у 10–20% пациентов наблюдается диспепсия при приеме НПВП, а в течение 6 месяцев после начала терапии НПВП 5–15% пациентов с ревматоидным артритом прекращают прием препарата из-за диспепсии. Однако диспепсия плохо коррелирует как с желудочно-кишечным кровотечением, так и с эндоскопически идентифицированными поражениями желудочно-кишечного тракта. В проспективной когорте из 1921 пациентов с ревматоидным артритом, получавших НПВП, вероятность серьезных осложнений со стороны желудочно-кишечного тракта была лишь немного выше у пациентов с симптомами желудочно-кишечного тракта (2.7%), чем пациенты без предшествующих симптомов (2%). Большинство (81%) тех, у кого развиваются серьезные осложнения со стороны желудочно-кишечного тракта, ранее не имели желудочно-кишечных симптомов [7].
Безрецептурный прием аспирина и НПВП часто встречается у пациентов, госпитализированных по поводу кровоточащих пептических язв. В одной серии исследований общая распространенность применения НПВП среди пациентов с кровоточащими пептическими язвами за неделю до госпитализации составила 56% [8]. На момент накопления этой серии (1990–1992) ибупрофен был единственным НПВП, доступным без рецепта.
Годовые относительные риски желудочно-кишечных осложнений, вызванных приемом НПВП, достаточно серьезных, чтобы потребовать госпитализации у пациентов с остеоартритом и ревматоидным артритом, составляют 2,51 и 6,77 соответственно [5]. Более низкий относительный риск такой токсичности у пациентов с остеоартритом, вероятно, отражает отсутствие одновременного применения кортикостероидов, а также использование более низких доз НПВП, чем у пациентов с ревматоидным артритом. В Соединенных Штатах НПВП хронически используются 13 миллионами человек с ревматоидным артритом и остеоартритом.При расчетной стоимости госпитализации в связи с приемом НПВП в размере 15 000–20 000 долларов такая токсичность имеет вероятные прямые ежегодные затраты в размере> 2 миллиардов долларов [5]. Пожилой возраст является основным фактором риска серьезной желудочно-кишечной токсичности, вызванной НПВП. Другие факторы риска перечислены в таблице 1 [9].
Таблица 1
Факторы риска серьезной желудочно-кишечной токсичности от нестероидных противовоспалительных препаратов (НПВП).
Таблица 1
Факторы риска серьезной желудочно-кишечной токсичности от нестероидных противовоспалительных препаратов (НПВП).
Из этих факторов риска одним из наиболее важных для эпизодического использования для лечения лихорадки является более короткая продолжительность терапии. Продольная эндоскопическая оценка добровольцев, получавших аспирин (в течение 8 недель), позволяет предположить, что слизистая оболочка желудка адаптируется к токсическим эффектам аспирина [10]. Исследования показали, что желудочно-кишечная токсичность чаще всего возникает в течение первого месяца терапии [11]. Однако когорта из 1600 пациентов, наблюдаемых в течение 15 лет после начала терапии НПВП, выявила постоянный риск желудочно-кишечного кровотечения на протяжении всего периода исследования [5].Хотя эти данные противоречивы, продолжительность приема НПВП остается важным фактором риска желудочно-кишечного кровотечения. Относительный риск такой токсичности при эпизодическом и хроническом применении требует дальнейшего изучения.
У пациентов с ревматоидным артритом общий уровень смертности из-за токсичности желудочно-кишечного тракта, вызванной НПВП, составляет 0,22% в год с годовым относительным риском смерти 4,21 [5]. Учитывая, что 13 миллионов пациентов с артритами используют НПВП, если уровень смертности, приписываемой НПВП при остеоартрите, составляет лишь половину от наблюдаемой у пациентов с ревматоидным артритом, по оценкам, 16 500 пациентов с артритом умирают от вызванной НПВП токсичности желудочно-кишечного тракта каждый год.Эта оценка сделает смертность от НПВП 15-й по значимости причиной смерти в Соединенных Штатах [5], даже если игнорировать смертность от безрецептурных НПВП, применяемых при неартритических состояниях.
Почечная токсичность
Четыре формы почечной токсичности были связаны с НПВП, аспирином и ацетаминофеном: нарушение жидкости и электролитов, острая почечная недостаточность, острый интерстициальный нефрит и нефропатия, связанная с приемом анальгетиков. Первые 3 — это почечные аномалии, чаще всего связанные с применением неселективных ингибиторов ЦОГ.Нефропатия, вызванная приемом анальгетиков, в первую очередь связана с привычным потреблением комбинированных анальгетиков, содержащих фенацетин.
Тяжелые почечные эффекты НПВП наиболее очевидны в условиях уменьшенного внутрисосудистого объема, когда простагландины необходимы для смягчения неблагоприятных почечных эффектов циркулирующих нейрогуморальных вазоконстрикторов. В таких обстоятельствах потеря сосудорасширяющих простагландинов может вызвать резкое снижение скорости клубочковой фильтрации, что приводит к олигурической почечной недостаточности.Когда это связано с приемом НПВП, прекращение приема препарата обычно приводит к быстрому разрешению острой почечной недостаточности [12]. Факторы риска острой почечной недостаточности, вызванной приемом НПВП, включают обезвоживание, сердечную недостаточность III и IV классов по классификации Нью-Йоркской кардиологической ассоциации и печеночную недостаточность с асцитом [12].
Нарушения жидкости и электролитов являются наиболее частыми побочными эффектами НПВП со стороны почек. Большинство людей, принимающих НПВП, задерживают натрий, хотя задержка натрия носит временный характер и уменьшается в течение нескольких дней.У немногих людей развивается явный отек из-за задержки натрия, вызванной НПВП, и быстрый натрийурез следует за прекращением приема таких препаратов [12]. Однако задержка натрия, вызванная НПВП, может влиять на активность как петлевых, так и тиазидных диуретиков и ограничивать их эффективность при лечении сердечно-сосудистых заболеваний [1, 12]. Другое серьезное нарушение электролитного баланса, вызванное НПВП, гиперкалиемия, редко возникает в отсутствие других факторов, влияющих на гомеостаз калия. НПВП подавляют опосредованное простагландином высвобождение ренина, тем самым вызывая состояние гипоренемического гипоальдостеронизма [12].Пациенты с инсулинозависимым сахарным диабетом, особенно с нарушением функции почек, а также пациенты, получающие сопутствующую терапию бета-блокаторами или калийсберегающими диуретиками, подвержены риску развития гиперкалиемии, вызванной НПВП. НПВП также вызывают задержку воды, усиливая действие антидиуретического гормона [12].
Острый интерстициальный нефрит — редкий побочный эффект НПВП, обычно возникающий после 2–18 месяцев терапии. Хотя большинство случаев обратимы, нефрит, вызванный НПВП, может быть достаточно тяжелым, чтобы потребовать диализа.Реактивные, не связанные с ЦОГ побочные продукты метаболизма арахидоновой кислоты являются предполагаемыми медиаторами этой неблагоприятной реакции [12].
Нефропатия, связанная с анальгетиками (AAN), была впервые признана более 40 лет назад как прогрессирующее заболевание, характеризующееся почечным папиллярным некрозом и хроническим интерстициальным нефритом у постоянных потребителей комбинированных продуктов, содержащих фенацетин [13]. Хотя заболеваемость AAN снизилась после запрета фенацетина во многих странах, она еще не исчезла.Это может быть связано с тем, что ацетаминофен является основным метаболитом фенацетина, и во многих продуктах, ранее содержащих фенацетин, фенацетин был заменен ацетаминофеном. Хотя эпидемиологические данные, указывающие на то, что ацетаминофен является причиной AAN, неубедительны (в основном из-за смешения с другими анальгетиками и систематической ошибки отзыва) [13], исследования случай-контроль показали слабую связь между привычным использованием парацетамола и хронической почечной недостаточностью и конечной стадией. почечная недостаточность [14]. Почечный папиллярный некроз и хроническая почечная недостаточность также были связаны с ежедневным применением НПВП, отпускаемых по рецепту и без рецепта, хотя степень риска остается неопределенной [12, 15].
Гепатотоксичность
Ацетаминофен в основном метаболизируется путем глюкуронизации и сульфатирования, но также, в меньшей степени, через путь p450 2E1 до высокоэлектрофильного метаболита, N -ацетил- p -бензохинонимина (NAPQI). Когда первичные пути насыщены, NAPQI накапливается и ковалентно связывается с клеточными белками и ДНК [16]. Когда такое связывание является обширным и затрагивает гепатоциты, возникает острая токсичность для печени. В нормальных условиях NAPQI детоксифицируется путем конъюгации с глутатионом.Если запасы глутатиона истощаются (например, при хроническом злоупотреблении этанолом или голодании), риск гепатотоксичности, вызванной ацетаминофеном, заметно возрастает [16, 17].
В то время как острая печеночная недостаточность в условиях попытки самоубийства с помощью ацетаминофена хорошо известна, только недавно внимание было сосредоточено на риске повреждения печени из-за ацетаминофена, вводимого в дозах в пределах или немного выше рекомендованного диапазона (4 г за 24 часа) . В недавней серии из 71 случая гепатотоксичности, вызванной ацетаминофеном, 30% случаев были вызваны случайной передозировкой у пациентов, принимавших препарат для снятия боли [16].Причины чрезмерного дозирования включали слишком частое дозирование, одновременный прием нескольких продуктов, содержащих ацетаминофен, а также прием средств от кашля и простуды, не признанных содержащими ацетаминофен.
Гепатотоксичность, вызванная ацетаминофеном, также наблюдалась у детей из-за непреднамеренного введения нескольких сверхтерапевтических доз препарата. Такие передозировки происходят из-за одновременного приема нескольких продуктов, содержащих ацетаминофен, или приема препаратов, содержащих ацетаминофен, предназначенных для взрослых; Передозировка также может возникнуть в результате простого просчета дозировки.В самом большом педиатрическом исследовании, о котором сообщалось на сегодняшний день [3], половина детей умерла (24 случая) и 3 выжили после ортотопической трансплантации печени. Хотя 52% детей получали взрослые формы парацетамола, около 15% получали дозы парацетамола в пределах или лишь немного выше утвержденного диапазона доз (≤100 мг / кг / день). Дети с сопутствующими заболеваниями, вероятно, подвергались повышенному риску развития гепатотоксичности, вызванной ацетаминофеном, как из-за медикаментозных нарушений метаболизма ацетаминофена (индукция p450), так и из-за временного дефицита глутатиона в результате их острого заболевания [18].Такие данные подчеркивают важность подробного просвещения родителей в отношении правильного использования продуктов, содержащих ацетаминофен.
Сравнительная безопасность жаропонижающих средств
В период с 1991 по 1993 год в эпохальном рандомизированном контролируемом клиническом исследовании на базе офиса сравнивали риск серьезных, но нечастых побочных эффектов, вызванных ибупрофеном (при двух уровнях дозировки), с риском ацетаминофена. Дети были исключены, если у них было значительное обезвоживание или если у них была известная чувствительность к аспирину.Первичные оцениваемые исходы включали госпитализацию в течение 4 недель после включения в исследование по поводу острого желудочно-кишечного кровотечения, острой почечной недостаточности, анафилаксии и синдрома Рея. В исследовании приняли участие более 84 000 детей, общие результаты которого были опубликованы в 1995 г. [19]. Последующий анализ был сосредоточен на конкретных областях интересов [20, 21]. Средняя продолжительность лечения составляла 3 дня. Примерно 1% испытуемых в каждой из 3 групп были госпитализированы, как правило, для лечения инфекционного заболевания.Четверо детей были госпитализированы с острым желудочно-кишечным кровотечением. Интересно, что все получали ибупрофен [19], а 3 из 4 были в возрасте <2 лет [21]. Риск госпитализации по поводу острого желудочно-кишечного кровотечения у тех, кто принимал ибупрофен, составлял 7,2 на 100 000 (17 на 100 000 у детей в возрасте до 2 лет), что не сильно отличалось от парацетамола. Ни у одного из детей, получавших ибупрофен, не было эпизодов синдрома Рея, анафилаксии или острой почечной недостаточности [19, 21]. Дальнейший анализ относительно грубых показателей функции почек у госпитализированных детей показал, что риск почечной недостаточности у детей, получавших ибупрофен, не выше, чем у детей, получавших парацетамол [20].Эти исследования подтверждают безопасность ибупрофена и парацетамола, вводимых индивидуально в соответствующих дозах, для краткосрочного лечения лихорадки.
Чередование ацетаминофена и ибупрофена (с дозами, вводимыми каждые 2–3 часа) иногда рекомендуется в случаях рефрактерной лихорадки. Эта практика, скорее всего, напоминает о прежнем применении комбинации аспирина и ацетаминофена в эпоху до того, как аспирин был признан причиной синдрома Рея [22]. Однако динамика жаропонижающих эффектов этих агентов не поддерживает такую стратегию.Хотя температура начинает снижаться в течение 30 минут после приема внутрь, максимальное снижение температуры, вызванное лекарством, обычно достигается не ранее, чем через 3-4 часа [23]. По этой причине и из-за повышенной токсичности такие чередующиеся жаропонижающие схемы не рекомендуются [24].
Ингибиторы ЦОГ-2
Управление по санитарному надзору за качеством пищевых продуктов и медикаментов недавно одобрило 2 селективных ингибитора ЦОГ-2, целекоксиб и рофекоксиб. Поскольку ЦОГ-2 является первичной изоформой ЦОГ, участвующей в лихорадочной реакции, жаропонижающая эффективность ингибиторов ЦОГ-2 должна быть аналогична неселективным ингибиторам ЦОГ.Действительно, анализ данных, полученных с использованием рофекоксиба, позволяет предположить, что ингибиторы ЦОГ-2 обладают жаропонижающей активностью, сравнимой с ибупрофеном [25]. Основное преимущество этих агентов связано, в первую очередь, с их эффектом сохранения ЦОГ-1, который может снизить токсичность для желудочно-кишечного тракта и почек, связанную с лекарственными препаратами [26]. Результаты многоцентрового рандомизированного исследования с участием 1149 пациентов [27] и комбинированный анализ 8 рандомизированных клинических исследований с участием 5435 пациентов [28] позволяют предположить, что ингибиторы ЦОГ-2 действительно вызывают меньше бессимптомных поражений ЖКТ, чем неселективные НПВП.Однако несколько линий доказательств предполагают, что селективные ингибиторы ЦОГ-2 не лишены токсичности для желудочно-кишечного тракта и почек [29] и что ЦОГ-2, как и ЦОГ-1, конститутивно экспрессируется в тканях, таких как слизистая оболочка желудочно-кишечного тракта, где он имеет важную роль в гомеостазе [30]. Тем не менее, ингибиторы ЦОГ-2 оказались экономически эффективными для некоторых пациентов из группы высокого риска, постоянно получающих высокие дозы этих препаратов в качестве альтернативы неселективным НПВП в сочетании с противоязвенной профилактикой [26].
Заключение
Учитывая частоту использования жаропонижающих средств для лечения лихорадки и относительную редкость побочных эффектов, связанных с такой терапией, лечение лихорадки жаропонижающими средствами следует считать безопасным.Однако следует сделать следующие предостережения. Во-первых, вероятно, существуют группы населения с повышенным риском нежелательных явлений, даже при эпизодическом лечении с использованием отдельных агентов [15]. В таблице 2 приведены рекомендации по выбору агентов в конкретных популяциях. Во-вторых, пациенты должны получить четкие инструкции относительно рекомендаций по дозированию для конкретных препаратов и необходимости учитывать жаропонижающее содержание комбинированных мультисимптомных продуктов. Наконец, следует учитывать ожидания относительно реакции на жаропонижающие средства.Попытки достичь эутермии с помощью агрессивной фармакотерапии следует регулировать токсичностью отдельных агентов. Соблюдение этих принципов позволит еще более безопасно использовать эти агенты при лечении лихорадки.
Таблица 2
Рекомендации по выбору жаропонижающих средств в конкретных группах населения.
Таблица 2
Рекомендации по выбору жаропонижающих средств в конкретных группах населения.
Список литературы
1.Непочечная токсичность ацетаминофена, аспирина и нестероидных противовоспалительных средств
,Am J Kidney Dis
,1996
, vol.28
Дополнение 1
(стр.S63
—70
) 2,,,,,.Синдром Рея в США с 1981 по 1997 год
,N Engl J Med
,1999
, vol.340
(стр.1377
—82
) 3,,.Терапевтические злоключения с ацетаминофеном: гепатотоксичность после многократных доз у детей
,J Pediatr
,1998
, vol.132
(стр.22
—7
) 4.Ацетаминофен: острые и хронические эффекты на функцию почек
,Am J Kidney Dis
,1996
, vol.28
Дополнение 1
(стр.S3
—6
) 5,.Эпидемиология желудочно-кишечных осложнений, вызванных приемом НПВП
,J Rheumatol
,1999
, vol.26
Доп. 56
(стр.18
—24
) 6,,.Эндоскопическое сравнение гастродуоденальной травмы с дозами кетопрофена и ацетаминофена, отпускаемых без рецепта
,Am J Gastroenterol
,1998
, vol.93
(стр.1051
—4
) 7,,,,,.Осложнения со стороны желудочно-кишечного тракта при лечении нестероидными противовоспалительными препаратами при ревматоидном артрите: проспективное наблюдательное когортное исследование
,Arch Intern Med
,1996
, vol.156
(стр.1530
—6
) 8,,.Поразительная распространенность безрецептурных нестероидных противовоспалительных препаратов у пациентов с кровотечением из верхних отделов желудочно-кишечного тракта
,Arch Intern Med
,1994
, vol.154
(стр.42
—6
) 9,,.Желудочно-кишечная токсичность нестероидных противовоспалительных препаратов
,N Engl J Med
,1999
, vol.340
(стр.1888
—99
) 10,,,.Желудочная адаптация: исследования на людях при непрерывном введении аспирина
,Гастроэнтерология
,1988
, vol.95
(стр.327
—33
) 11,,.Риск серьезных желудочно-кишечных осложнений, связанных с применением нестероидных противовоспалительных препаратов: метаанализ
,Ann Intern Med
,1991
, vol.115
(стр.787
—796
) 12,,.Почечные эффекты нестероидных противовоспалительных препаратов: краткое изложение и рекомендации
,Am J Kidney Dis
,1996
, vol.28
Дополнение 1
(стр.S56
—62
) 13,,,.Применение анальгетиков и хроническая почечная недостаточность: критический обзор эпидемиологической литературы
,Kidney Int
,1998
, vol.54
(стр.679
—86
) 14.Ацетаминофен и неблагоприятные хронические почечные исходы: оценка эпидемиологических данных
,Am J Kidney Dis
,1996
, vol.28
Дополнение 1
(стр.S14
—9
) 15,,, et al.Анальгетики и почки: резюме и рекомендации Научно-консультативному совету Национального фонда почек от специального комитета Национального фонда почек
,Am J Kidney Dis
,1996
, vol.27
(стр.162
—5
) 16,,,.Токсичность ацетаминофена в городской районной больнице
,N Engl J Med
,1997
, vol.337
(стр.1112
—7
) 17,.Связь гепатотоксичности парацетамола с голоданием и употреблением алкоголя
,JAMA
,1994
, vol.272
(стр.1845
—50
) 18,,.Передозировка ацетаминофена с терапевтической целью
,J Pediatr
,1998
, vol.132
(стр.5
—8
) 19,.Оценка безопасности педиатрического ибупрофена: рандомизированное клиническое исследование на базе практикующих
,JAMA
,1995
, vol.273
(стр.929
—33
) 20,.Функция почек после кратковременного применения ибупрофена у младенцев и детей
,Педиатрия
,1997
, vol.100
(стр.954
—7
) 21,.Безопасность парацетамола и ибупрофена для детей младше двух лет
,Педиатрия
,1999
, vol.104
стр.E39
22.Ибупрофен и / или ацетаминофен: какая цена за «эутермию»?
,Дж Педиатр
,1997
, т.131
(стр.332
—3
) 23,.Жаропонижающая терапия: физиологическое обоснование, диагностическое значение и клинические последствия
,Arch Intern Med
,2000
, vol.160
(стр.449
—56
) 24,,.Ответ на комбинированную жаропонижающую терапию: еще один потенциальный источник хронической токсичности парацетамола
,J Pediatr
,1998
, vol.133
(стр.713
—4
) 25« и др.Ингибирование циклооксигеназы-2 рофекоксибом обращает вспять естественную лихорадку у людей
,Clin Pharmacol Ther
,1999
, vol.65
(стр.653
—60
) 26,.НПВС, сохраняющие ЦОГ-1: оправдан ли энтузиазм?
,JAMA
,1999
, т.282
(стр.1961
—3
) 27« и др.Противовоспалительные и верхние желудочно-кишечные эффекты целекоксиба при ревматоидном артрите: рандомизированное контролируемое исследование
,JAMA
,1999
, vol.282
(стр.1921
—8
) 28« и др.Неблагоприятные эффекты рофекоксиба на верхние отделы желудочно-кишечного тракта по сравнению с НПВП
,JAMA
,1999
, vol.282
(стр.1929
—33
) 29.Распределение и экспрессия изоферментов циклооксигеназы (ЦОГ), их физиологическая роль и категоризация нестероидных противовоспалительных средств (НПВП)
,Am J Med
,1999
, vol.107
(стр.11
—16
) 30.Рационализирующее ингибирование циклооксигеназы (ЦОГ) для максимальной эффективности и минимальных побочных эффектов
,Am J Med
,1999
, vol.107
(стр.78
—89
)© 2000 Американского общества инфекционистов
.

 www.healthychildren.org/English/health-issues/conditions/fever/Pages/When-to-Call-the-Pediatrician.aspx?nfstatus=401&nftoken=00000000-0000-0000-0000-000000000000&nfstatusdescription=ERROR%3a+No+ локальный + токен. Проверено 1 августа 2012 г.
www.healthychildren.org/English/health-issues/conditions/fever/Pages/When-to-Call-the-Pediatrician.aspx?nfstatus=401&nftoken=00000000-0000-0000-0000-000000000000&nfstatusdescription=ERROR%3a+No+ локальный + токен. Проверено 1 августа 2012 г.